Emziren annelerde ilaç kullanımı
Anne sütü, geçmişten günümüze mucizevi bir besin olma özelliğini korumuş ve dikkatleri her zaman üzerine çekmiştir. Dünyada her yıl bir milyondan fazla bebeğin emzirilemediğinden dolayı öldüğü tahmin edilmektedir. Ülkemizde de Türkiye Sağlık Araştırması 2013 (TNSA-2013) verilerine göre ilk 6 ay sadece anne sütü verilme oranı %30, TNSA-2008 verilerinde %41,6 olarak açıklanmıştır. Bu düşüşte annelerin hasta olup ilaç kullanmak zorunda olmaları da rol oynamaktadır. Hastalanan annelere ilaç başlanırken, mümkün olduğunca süte geçmeyen ilaçlar tercih edilmesi emzirmenin sekteye uğramaması içinde oldukça önemlidir.
Tam Metin
Anne sütü, geçmişten günümüze mucizevi bir besin olma özelliğini korumuş ve dikkatleri her zaman üzerine çekmiştir. Dünya Sağlık Örgütü (DSÖ), Birleşmiş Milletler Çocuklara Yardım Fonu (UNICEF) ve Amerikan Pediatri Derneği ilk 6 ay sadece anne sütü ve ek gıdalarla beraber 2 yaş ve sonrasına kadar emzirmeyi önermektedir.1 Aynı öneri Bakanlığımız tarafından da desteklenmektedir.2 Dünyada her yıl bir milyondan fazla bebeğin emzirilemediğinden dolayı öldüğü tahmin edilmektedir.3 Amerika Birleşik Devletlerinde (ABD) ilk 6 ay sadece anne sütü verilme oranı %14,1 olarak açıklanmıştır.4 Kanıtlar, gelişmiş ülkelerde bebek maması kullanımının artmış morbidite ve mortalite ile ilişkili olduğunu bu nedenle; emzirmenin daha çok desteklenmesi ve halkın bu konuda bilinçlendirilmesi gerektiğini göstermektedir.5 Ülkemizde de Türkiye Sağlık Araştırması 2013 (TNSA-2013) verilerine göre ilk 6 ay sadece anne sütü verilme oranı %30 olarak açıklanmıştır.6 İlk 6 ay sadece anne sütü verilme oranı TNSA-2008 verilerinde %41,6 idi.7 Bu düşüşte annelerin hasta olup ilaç kullanmak zorunda olmaları da rol oynamaktadır. Hastalanan annelere ilaç başlanırken, mümkün olduğunca süte geçmeyen ilaçların tercih edilmesi emzirme sürecinde boşluk olmaması için de oldukça önemlidir.
Yapılan çalışmalar, kadınların gebelik döneminde ortalama 7-8 ilaç kullandıklarını ve bu dönemde sağlık personelinin desteğine ihtiyaç duyduklarını göstermiştir.8 14 bin gebe kadında yapılan çalışmada da gebelikleri boyunca ortalama 3,3 ilaç kullandıkları ve bu ilaçlar içinde ilk sıralarda analjezik ve anestezik ilaçlar olduğu belirtilmiştir. Bu ilaçları, soğuk algınlığı ilaçları, proton pompa inhibitörleri, hemoroid ve astım ilaçları takip etmiştir.9
Süt protein konsantrasyonu olgun sütte yaklaşık %0,9 dur.10 Annenin kullanmış olduğu ilaçların büyük kısmı annenin plazmasında kalır, süte geçen kısım süt proteinlerinin miktarına bağlıdır. Annenin aldığı ilacın süte geçmesini, ilacın iyonizasyon özelliği de etkilemektedir. Non-iyonize olan ilaçlar süte, iyonize olabilen ilaçlardan çok daha az geçerler. İlaçların çözünürlük ve sıvılara geçiş özelliklerini etkileyen olaylardan biri de sıvıların pH düzeyleridir. Kan plazması ve intertisiyel sıvının pH’sı 7,4 olup biraz alkalidir. Zayıf asit olan ilaçlar alkali sıvıda daha kolay çözündükleri ve proteinlere daha kuvvetli şekilde bağlandıkları için plazmada sütte olduğundan daha yüksek konsantrasyonda kalırlar. Dolayısıyla zayıf alkali olan ilaçlar süte daha çok geçerler.8 İlaç molekülünün büyüklüğü ve molekül ağırlığı da ilacın süte geçişini etkileyen durumlardandır. Ağırlığı 100 mol’ün üzerindeki ilaçlar membranlardan süte geçemez. Örneğin insülin ve heparin molekül büyüklükleri fazla olduğu için süte geçemezler. Bir ilacın geçişini etkileyen faktörlerden birisi de molekülün çözünürlüğüdür. Kolostrumun lipid bariyeri zayıf olduğundan ilaçlar için oldukça geçirgendir. Yüksek lipid çözünürlüğü olan ilaçların plazma ve sütte paralel eliminasyon eğrilerine sahip olduklarından sütten eliminasyonu plazmaya benzer şekilde olacaktır. Ancak düşük lipid çözünürlüğüne sahip olan bir ilaç plazmadan sabit oranda temizlenebilirken, süt içinde eliminasyon hızı daha yavaş olacak ve daha fazla süt içinde kalabilecektir.8
Annenin dolaşımındaki ilacın konsantrasyonu ilacın uygulama şekline yani oral, intramüsküler (IM), intravenöz (IV), transdermal (TDDS), rektal, inhaler veya vajinal kullanımına bağlıdır. Oral alınan ilacın yemekler arasında veya yemek sırasında alınması gibi diğer faktörler de ilacın kan ve süte geçiş oranlarını değiştirmekte olup, genellikle yutulan dozun %1’ini aşmaz ve sütteki miktarları süt hacminden bağımsızdır. Tek doz kullanılan ilaçların kana ve süte geçen miktarlarıyla, tekrarlanarak kullanılan dozların kana ve süte geçen miktarları farklı olmaktadır. Yani annenin aldığı ilacın süte geçme miktarı ilacın alınma şekliyle ilgilidir.11
Anne sütüne geçmiş olan ilacın bebeğin kan dolaşımına geçen miktarı, bebeğin bağırsak yolağındaki enzim aktivitesi, annenin ilacı ne şekilde aldığı, aç tok kullanım gibi pek çok faktörden etkilenmektedir ve kesin ölçen bir yöntem yoktur. Bebeğin ilacı detoksifiye etmesi bebeğin böbrek ve karaciğerdeki detoksifikasyon ve konjügasyon yeteneğine bağlıdır. Süte çok düşük seviyelerde geçen bazı ilaçlar, bebekler tarafından iyi detoksifiye edilemeyip organlarında birikebilir, bu da toksisite açısından önemlidir. Örneğin Asetaminofen gibi, karaciğerde konjüge edilen ilaçlar, neonatal hepatik veya detoksifikasyon sisteminin sınırlı rezervi nedeniyle toksik olabilmektedir.8
Sülfadiazin gibi bazı ilaçlar, yaşamın ilk haftasında bilirubin ile albümine bağlanmak için yarışır. Bilirübin albumine bağlanmazsa kanda birikir ve kernikterus tehlikesi ortaya çıkar. Albümine bağlanma bölgelerinde bilirübinle yarışan diğer ilaçlar; salisilik asit (aspirin veya asetilsalisilik asit), furosemid ve fenilbutazondur.12
Bir bebeğin miadında doğması özellikle yaşamın ilk birkaç ayında ilaç detoksifikasyonu ve metabolizması için oldukça önemli bir faktördür. Açıkçası bebek, ne kadar prematüreyse tolere edebildiği ilaç miktarı da o kadar azdır. Yalnızca organ sistemlerinin olgunlaşmamış olması değil, vücut kompozisyonundaki farklılıklar da ilaç detoksifikasyonunu etkilemektedir. Prematüre bebeğin vücudunun ekstraselüler sıvı oranı daha fazla, mutlak protein miktarı ve vücut yağ oranı daha az olduğundan, verilen ilaçlar prematüre bebeklerin merkezi sinir sistemi (MSS) üzerinde daha sedatif etki yapar. Bebeklerin haftalarına ve ağırlıklarına göre ilaçları metabolize etme hızları da aynı değildir. Kırk haftalık, miadında doğan bir bebeğin karaciğeri ilaçların çoğunu metabolize edebilecek durumdadır. Ancak yeni doğanlarda sarılık, düşük serum albumin varlığı, stres, hipoksi veya asidozu işaret eden doğumdaki düşük Apgar skorları ilacın metabolizmasını ve atılımını değiştirebilir.8
Bebekler haftalarına göre süt tüketir ve anne bebeğin ihtiyacına göre süt üretir. Bir anne dakikada 60-300 ml süt üretebilir. Memeye gelen kan akımı dakikada yaklaşık 500 ml’dir. Bir bebeğin günlük ortalama 1000 ml süt tüketeceği düşünülünce, emziren annenin ilaç kullanımı önemli bir sorun olabilir. Özellikle kolostrumun miktarı az olsa da ilaçlara karşı geçirgenliği fazla olduğu için bu dönemde ilaç kullanımına daha çok dikkat edilmelidir.8
Bir ilacın bebeğe zarar verip vermediği tam bilinmiyorsa bebek gözlemlenmelidir. Eğer bebekte yorgunluk ya da uyku hali semptomları varsa, beslenme ya da uyku düzeninde bir değişiklik gözlenirse annenin kullandığı ilaç tekrar gözden geçirilmelidir. İlaçların çoğu karaciğerde elimine edildiği için enzim indüksiyonları konusunda da dikkatli olunmalıdır. Bir ilacın güvenli olduğu bebeğin kaç aylık olduğuna, kilosuna, karaciğerden elimine edilmesine göre değişebilmektedir. Annenin gebelik döneminden itibaren kullandığı ilaçları varsa o ilaçların bebeğe daha az zararlı olduğu düşünülmektedir. Emzirme döneminde ilaçların güvenliği ile ilgili çok veri olmadığı için gebelik döneminde kontrendike olan ilaçların emzirme döneminde de kullanılmaması önerilmelidir.13
Annenin kullandığı ilacın bebeğe zarar vermesini azaltmak için aşağıdaki tedbirler alınmalıdır.8
1- İlacın uzun etkili formunun detoksifikasyonu daha zor olacağından mümkün olduğunca kısa formu tercih edilmelidir.
2- Anneye süte en az geçecek dozda ilaç verilmelidir.
3- Anneye en uygun ilaç alma zamanının emzirdikten hemen sonra olduğu vurgulanmalıdır.
4- Bebeğin yeme düzeninde, uyku alışkanlıklarında değişiklik veya vücudunda kızarıklık gibi alışık olmadığı döküntü olup olmadığını kontrol etmesi istenmelidir.
5- Mümkünse kanıtlar eşliğinde süte en düşük miktarda geçen ilaç seçilmelidir.
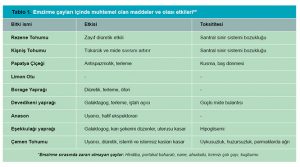
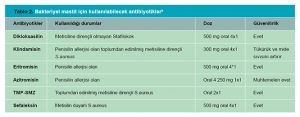
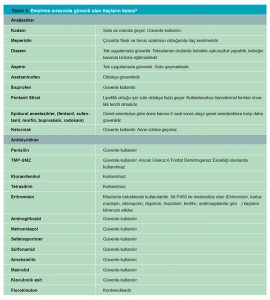
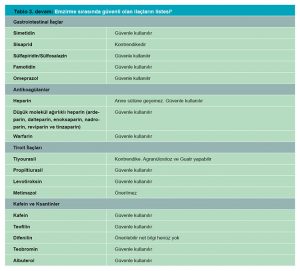
“Rochester Üniversitesi Emzirme ve İnsan Laktasyonu Çalışma Merkezi”, anne sütüne geçen ilaçlar, uyuşturucular ve kontaminantlar hakkındaki veri tabanını sürekli olarak güncellemektedir. Emziren annelerin kullanabileceği veya kullanamayacağı ilaç ve bitkilerle ilgili bilgiler Tablo 1, 2 ve 3’ te verilmiştir.8
Referanslar
- World Health Organization: World Health Report 2009. Infant and young child feding: Model Chapter for textbooks for medical students and allied health professionals. Geneva, 2009.
- http://cocukergen.thsk.saglik.gov.tr/bilgi-dokumanlar/kitaplar/1013emzirme_ danismanligi _ el_kitabi. html adresinden 18/07/2017 tarihinde erişilmiştir.
- https://www.babyfriendlyusa.org/get-started/the-guidelines-evaluation-criteria adresinden 18/07/2017 tarihinde erişilmiştir.
- United States Department of Health and Human Services. Maternal, infant and child health. Healthy People 2020. http: //www. healthypeople. Gov /2020 / default. aspx. adresinden 10/07/2017 tarihinde erişilmiştir.
- Newton E. The epidemiology of breastfeeding. Clin Obstetr Gynecol 2004;47:613-23.
- Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü. “2013 Türkiye Nüfus ve Sağlık Araştırması”. Ankara, Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü, T.C. Kalkınma Bakanlığı ve TÜBİTAK, 2014.
- Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü. “20008 Türkiye Nüfus ve Sağlık Araştırması”. Ankara, Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü, T.C. Kalkınma Bakanlığı ve TÜBİTAK, 2009.
- Lawrence RA, Lawrence RM. Breastfeeding: A Guide for the Medical Profession. “Medications, Herbal Preparations, and Natural Products in Breast Milk”. 8th Edition. Philadelphia, Elsevier, 2015:364-406.
- Levitan AA, Manion JC. Propranolol therapy during preg¬nancy and lactation. Am J Cardiol 1973;32:247.
- Rasmussen F. Mammary excretion of antipyrine ethanol and urea. Acta Vet Scand 1961;2:151.
- Sangalli BC. The hazard (potential hazard) with transder¬mal drug delivery systems (TDDS) a.k.a. drug patches. Hudson Valley Poison Center Toxicol Newslett 1992;2:1.
- Schaefer C, Peters P, Miller RK. Drugs During Pregnancy and Lactation. Treatment Options and Risk Assessment. 2nd ed. London, Elsevier Academic Press. 2007:53-76.
- Sietsema WK. The Absolute Oral Bioavailability Of Selected Drugs. Int J Clin Pharmacol Ther Toxicol 1989;27:179.