Diyabetik ayak ülserlerinde majör ampütasyonun en güçlü öngörücüsü: Periferik arter hastalığı; sıklık ve ilişkili faktörler
Giriş ve Amaç: Diyabetik ayak ülserleri ve bunun sonucunda ortaya çıkan alt ekstremite majör ampütasyonları diyabetin sık görülen, mortal komplikasyonlarıdır. Diyabetik ayak ülserlerinin yarısından fazlası periferik arter hastalığına bağlıdır. Bu çalışmanın amacı, diyabetik ayak ülserlerinde görülen periferik arter hastalığı sıklığını ve ilişkili faktörleri değerlendirmek, aynı zamanda da periferik arter hastalığının majör ampütasyon üzerindeki etkisini göstermektir.
Yöntem: Eylül 2016-Ağustos 2017 tarihleri arasında kronik yara ve infeksiyon bakım ünitesinde tedavi edilen 123 diyabetik ayak hastasının izlem formları retrospektif olarak değerlendirildi.
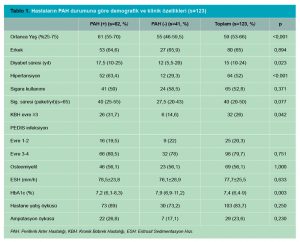
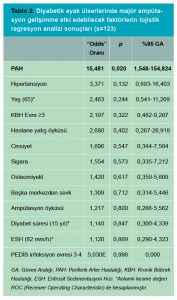
Bulgular: Çalışmaya alınan hastaların %65’i erkek ve yaş ortalaması 59,7±11,7 idi. Periferik arter hastalığı tüm hastaların %66,7’sinde mevcuttu. Tedavi sırasında hastaların %13,8’inde majör alt ekstremite ampütasyonu yapılmıştı. Çoklu lojistik regresyon analizinde majör ampütasyon grubu için periferik arter hastalığı varlığı 15,5 kat daha yüksek bulundu. Periferik arter hastalığı ile hipertansiyon (p<0,001), ortanca yaş (p<0,001), diyabet süresi (p=0,023), kronik böbrek hastalığı (p=0,042) ve HbA1c (p=0,003) arasında anlamlı ilişki olduğu görüldü.
Sonuç: Bu çalışmada diyabetik ayak hastalarında periferik arter hastalığının çok yaygın olduğunu ve majör ampütasyon oranlarının periferik arter hastalığı varlığı ile arttığını bulduk. Bu nedenle, diyabetik ayak ülseri olan tüm hastalarda periferik arter hastalığı mutlaka araştırılmalı ve gerekli tedaviler hızla planlanmalıdır.
Tam Metin
Giriş
Diyabetik ayak ülserleri (DAÜ) ve sonucunda gelişen alt ekstremite major ampütasyonları; diyabetin sık görülen, ölümcül komplikasyonlarıdır.(1,2) Periferik nöropati (mikrovasküler hastalık) ve periferik arter hastalığına (PAH) bağlı gelişen iskemi (makrovasküler hastalık-ateroskleroz); DAÜ için altta yatan en önemli sebeplerdir.(3,4) Diyabetik ayak ülserleri için; uzun tedavi süresi, yüksek rekürrens ihtimali, artmış major ampütasyon riski ve mortalite gibi en ciddi komplikasyonlar ise daha çok PAH ile ilişkilidir.(3,5-7)
Diyabet, PAH açısından da en önemli risk faktörleri arasında yer almaktadır.(8-10) Bu nedenle DAÜ ile başvuran hastaların yarısından fazlasında PAH mevcuttur.(2,8) Ancak bu hastalarda PAH; ülserle beraber seyreden nöropati, ödem ve infeksiyon gibi karıştırıcı faktörler nedeniyle klinik olarak yeterince değerlendirilememektedir.(9) Bu yüzden PAH tanı ve tedavisinin hızlanmasını sağlayan arteriyel görüntü-leme ve revaskülarizasyon işlemlerinin; DAÜ hastalarındaki ampütasyonların %85’lere kadarını engellediği düşünülmektedir.(10) Bizim bu çalışmadaki amacımız, diyabetik ayak ülserlerinde görülen PAH sıklığını ve ilişkili faktörleri değerlendirmek, aynı zamanda da PAH’ın majör ampütasyon üzerindeki etkisini göstermektir.
Yöntem
Eylül 2016-Ağustos 2017 tarihleri arasında -açılışının ilk bir yıllık döneminde- bir üniversite hastanesi kronik yara bakım ünitesinde tedavi gören ve verilerine tam olarak ulaşılabilen 123 diyabetik ayak hastasının izlem formları retrospektif olarak değerlendirildi. “Diyabetik Ayak İzlem Formu” hastaların sosyo-demografik bilgilerinin yanı sıra, başvuru anı ve sonrasında yapılan tüm işlemlerin sonuçlarının kaydedildiği kişisel bir takip dosyasıdır.
Yara bakım kliniğine başvuran tüm hastalarda PAH’ın değerlendirilmesinde öncelikli olarak manyetik rezonans anjiyografi (MRA), diğer bazı durumlarda ise Doppler US veya konvansiyonel anjiyografi (Dijital Substraksiyon Anjiyografi-DSA) kullanılmış ve haftalık toplanan yara bakım konseyinde ilgili uzmanlarca yorumlanmıştır. Hastaların PAH tanısı alması durumunda tedavi şekli (cerrahi, endovasküler, medical vs.) kalp damar cerrahisi, ortopedi ve girişimsel radyoloji uzmanlarının yer aldığı konseyde Diyabetik Ayak Uzlaşı Raporu’na göre belirlenmiştir.(11)
Hastaların yaraları PEDİS infeksiyon evrelemesine göre Evre 1-2 hafif, Evre 3-4 ağır infeksiyon şeklinde sınıflandırılmıştır.(7) Osteomyelit tanısı için varsa ilk olarak ampütasyon materyalinin patoloji sonucu değerlendirilmiştir; yoksa manyetik rezonans görüntüleme sonucu ve konsey kararı dikkate alınmıştır. Ampütasyon seviyeleri açısından ameliyat epikrizleri değerlendirilerek, ayak bileği ve üstü ampütasyonlar majör ampütasyon olarak kabul edilmiştir.(12)
Verilerin analizinde Statistical Package for the Social Sciences (SPSS) for Windows. Version 16.0 (SPSS Inc., Chicago, IL, ABD) programından yararlanılmıştır. Tanımlayıcı bilgiler kategorik değişkenlerde sıklık ve yüzde olarak, sürekli değişkenler içinse ortalama ve standard sapma olarak verilmiştir. Gruplar arası farklılıklar kategorik değişkenler için χ2 analiziyle yorumlanmıştır. İleri istatistiksel yöntem olarak çoklu lojistik regresyon modeli kurulmuştur. İstatistiksel olarak p<0,05 değeri anlamlı kabul edilmiştir.
Bulgular
Çalışmaya toplam 123 hasta dahil edildi, bunların %65’i erkek ve yaş ortalaması 59,7±11,7 idi. Doksan sekiz (%79,7) hastada PEDİS Evre 3-4 infeksiyon, 69 (%56,1) hastada ise osteomiyelit mevcuttu. Periferik arter hastalığı tüm hastaların %66,7’sinde tespit edildi ve bu hastalar PAH olmayan gruba göre daha yaşlıydı (ortanca yaş sırasıyla 61 (55-70) ve 55 (46-59,5) p<0,001). Periferik arter hastalığı ile hipertansiyon (p<0,001), diyabet süresi (p=0,023), kronik böbrek hastalığı (p=0,042) ve HbA1c (p=0,003) arasında anlamlı ilişki olduğu görüldü. Cinsiyet, sigara kullanımı, osteomiyelit varlığı, hastane yatış öyküsü, ampütasyon öyküsü, eritrosit sedimantasyon hızı (ESH) ve PEDİS infeksiyon evresi ise PAH varlığı ile ilişkili değildi (Tablo 1).
Tedavi sırasında hastaların %13,8’inde majör alt ekstremite ampütasyonu yapılmıştı. Majör ampütasyon grubu için periferik arter hastalığı varlığı 15,5 kat daha yüksek bulundu. Periferik arter hastalığının major ampütasyon üzerine etki derecesini belirlemek üzere yapılan çoklu lojistik regresyon analizi ve modele alınan diğer değişkenler Tablo 2’de gösterilmiştir.
Tartışma
Çalışmamızın yapıldığı merkez ülkemizde konuyla ilgili özellikli ve nadir ünitelerden biridir. Kliniğe başvuran hastalar sadece yakın çevreden değil, ülkenin her yerinden, hatta yurt dışından da gelmektedirler. Hastaların önemli çoğunluğu (%78) başvurudan önce başka merkezlerde değerlendirilmiş, komplike hastalardır. Kliniğimizde PAH tanısı için öncelikli olarak MRA kullanılmasının sebebi; duyarlılık ve seçiciliği %93’ün üstünde olan bu testin iyonize radyasyon ve kontrast nefropatisi açısından invaziv olan altın standart teste (DSA) göre daha az zararlı olmasıdır.(10) Bu çalışmada diyabetik ayak hastalarında PAH’ın çok yaygın olduğunu ve majör ampütasyon oranlarının PAH varlığı ile arttığını bulduk.
Periferik arter hastalığı tüm diyabetik hastaların %20-30’unda, ayak yarası olan diyabetik hastalarda ise çok daha yüksek oranlarda görülür.(6,7) Bu çalışmada PAH sıklığı %66,7 olarak bulunmuştur ve bu oran, çeşitli çalışmalarda bildirilen oranlardan daha yüksektir.(5,6,13) Sadece Evre 3-4 PEDİS skoru olan hastaların değerlendirildiği bir çalışmada ise, PAH oranı bizimkinden daha yüksek bulunmuştur (%76,8).(14)
Araştırma sonuçlarımıza göre cinsiyet, sigara kul-lanımı, osteomiyelit varlığı, hastane yatış öyküsü, ampütasyon öyküsü, ESH ve infeksiyon evresi gibi değişkenler PAH varlığı ile ilişkili değildi. Bu durum hasta popülasyonumuzun klinik özellikleri ve çalışmamızın metadolojisi kaynaklı olabilir. Bu parametreleri etkileyecek ileri evre infeksiyon, hastane yatış ve ampütasyon öyküsü gibi durumlar benzer olarak hastalarımızın büyük çoğunluğunda mevcuttu. Anlamlı çıkmasını beklediğimiz bazı faktörler, yaşlı ve komorbit özellikleri nedeniyle bu hasta grubunda anlamsızlaşmış olabilir. Ayrıca sigara gibi mikrovasküler etkileri ön planda olan faktörlerin çalışmamızdaki bağımsız değişken PAH (makrovasküler) tanımıyla ilişkisiz çıkması tahmin edilebilir.
Periferik arter hastalığı ile yakın ilişkisi olduğu bilinen yaş, hipertansiyon, diyabet süresi ve kronik böbrek hastalığı gibi değişkenler bizim çalışmamızda da anlamlı çıkmıştır.(5,6,10,14,15) Aralarındaki en önemli ve diğerlerini de etkileyen faktörün, yaş olduğu söylenebilir. Periferik arter hastalığı için bilinen diğer predispozan faktörlerin sıklığı yaşla beraber artmaktadır.(10) Klinik olarak değersiz ama şaşırtıcı olan sonuç ise ülkemizde yapılan bir başka çalışmada da PAH grubunda daha düşük bulunan ortalama/medyan HbA1c seviyesidir.(14)
Diyabetik hastalarda PAH varlığı ülserlerin iyileşmesini önler, bu yüzden ampütasyon oranlarını ve dolayısıyla da mortaliteyi arttırır.(3-6) Bizim çalışma-mızda 17 hastaya (%13,8) alt ekstremite majör ampütasyonu yapıldığı görüldü. Bu oran birçok çalışmada benzer düzeylerdedir.(16,17) Konuyla alakalı önemli çalışmalardan biri olan Eurodiale, 1229 DAÜ olan kişide majör ampütasyon ve mortalite oranlarını PAH grubunda 3-4 kat farkla anlamlı olarak daha yüksek olduğunu göstermiştir.(6) Bir diğer prospektif çalışma, PAH şiddetinin DAÜ tedavi sonuçlarını önemli ölçüde etkilediğini ve majör ampütasyon riskinin PAH grubu için 7,7 kat daha yüksek olduğunu göstermiştir.(5)
Bizim çalışmamızda bu oran daha da yüksektir.(5,15) Bu bağlamda DAÜ için majör ampütasyonun en güçlü yordayıcısının PAH olduğu söylenebilir. Çalışmamızın en önemli sınırlılığı; mikrovasküler iskemiyi değerlendirememiş olmamız ve araştırmanın üçüncü basamak bir hastanede, tek merkezli yapılmış olmasıdır. Sonuç olarak, bu çalışma DAÜ’lü hastalarda PAH’ın yaygın olduğunu ve PAH varlığı ile majör ampütasyon oranlarının arttığını göstermiştir. Bu nedenle, DAÜ olan tüm hastalarda PAH varlığı mutlaka araştırılmalı ve gerekli tedaviler hızla planlanmalıdır.
Referanslar
- Jeffcoate WJ, Harding KG. Diabetic foot ulcers. Lancet 2003;361 (9368):1545–51.
- Brownrigg JRW, Apelqvist J, Bakker K, Schaper NC, Hinchliffe RJ. Evidence-based management of PAD & the diabetic foot. Eur J Vasc Endovasc Surg 2013;45(6):673-81.
- Armstrong DG, Cohen K, Courric S, Bharara M, Marston W. Diabetic foot ulcers and vascular insufficiency: our population has changed, but our methods have not. J Diabetes Sci Technol 2011;5(6):1591-95.
- Davis WA, Norman PE, Bruce DG, Davis TME. Predictors, consequences and costs of diabetes-related lower extremity amputation complicating type 2 diabetes: The Fremantle Diabetes Study. Diabetologia 2006; 49: 2634–41.
- Breshow A, Slesaczeck T, Münch D, Nanning T, Paetzold H, Schwanebeck U, et al. Improving major amputation rates in the multicomplex diabetic foot patient: focus on the severity of peripheral arterial disease. Ther Adv Endocrinol Metab 2013;4(3):83–94.
- Prompers L, Schaper N, Apelqvist J, Edmonds M, Jude E, Mauricio D et al. Prediction of outcome in individuals with diabetic foot ulcers: focus on the differences between individuals with and without peripheral arterial disease. The EURODIALE Study. Diabetologia 2008; 51: 747-55.
- Lipsky B, Berendt A, Cornia P, Pile J, Peters E, Armstrong D et al. 2012 Infectious diseases society of America clinical practice guideline for the diagnosis and treatment of diabetic foot infections. J Am Podiatr Med Assoc 2013; 103: 2-7.
- Faglia E, Clerici G, Mantero M, et al. Incidence of critical limb ischemia and amputation outcome in contralateral limb in diabetic patients hospitalized for unilateral critical limb ischemia during 1999-2003 and followed-up until 2005. Diabetes Res Clin Pract 2007; 77(3): 445-50.
- Schaper NC, Andros G, Apelqvist J, Bakker K, Lammer J, Lepantalo M et al. Diagnosis and treatment of peripheral arterial disease in diabetic patients with a foot ulcer. A progress report of the International Working Group on the Diabetic Foot. Diabetes Metab Res Rev 2012; 28(Suppl 1): 218–24.
- Norgren L, Hiatt WR, Dormandy JA, Nehler MR, Harris KA, Fowkes FGR, et al. Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). Eur J Vasc Endovasc Surg 2007;33(Supp 1):1-75.
- Saltoğlu N, Kılıçoğlu Ö, Baktıroğlu S et al. Diyabetik ayak yarası ve infeksiyonunun tanısı, tedavisi ve önlenmesi: Ulusal uzlaşı raporu. Klimik Derg 2015; 28(Suppl.1):2-34.
- Unwin N. Comparing the incidence of lower extremity amputations across the world: the global lower extremity amputation study. Diabet Med 1995; 12: 14-18.
- Richard J, Lavigne J, Got I, Hartemann A, Malgrange D, Tsirtsikolou D, et al. Management of patients hospitalized for diabetic foot infection: results of the French OPIDIA study. Diabetes Metab 2011; 37: 208–15.
- Aysert YP, Özdil T, Dizbay M, Güzel Tunçcan Ö, Hızel K. Peipheral arterial disease increases the risk of multidrug-resistant bacteria and amputation in diabetic foot infections. Turk J Med Sci 2018;48:845-50.
- Lacroix P, Aboyans V, Desormais I, Kowalsky T, Cambou JP, Constans J, et al. Chronic kidney disease and the short-term risk of mortality and amputation in patients hospitalized for peripheral artery disease. J Vasc Surg 2013; 58 (4): 966-71.
- Saleem S, Hayat N, Ahmed I, Ahmed T, Rehan AG. Risk factors associated with poor outcome in diabetic foot ulcer patients. Turk J Med Sci 2017; 47: 826-31.
- Yesil S, Akinci B, Yener S, Bayraktar F, Karabay O, Havitcioglu H, et al. Predictors of amputation in diabetics with foot ulcer: Single center experience in a large Turkish cohort. Hormones 2009; 8(4):286-95.