Tuzla Aydınlı Eğitim Aile Sağlığı Merkezi’ne bağlı nüfusun sağlık sorunları ve sağlık hizmetine ilişkin gereksinimleri
Giriş: Birinci basamak sağlık hizmetleri, maliyet etkin bir hizmet sunumu olup ülkenin sağlık göstergelerinin düzelmesini, kronik hastalıkların etkin yönetimini, bireyin ve toplumun sağlıklı yaşam davranışı açısından güçlendirilmesini sağlar. Bu araştırmanın amacı daha etkin bir hizmet sunumu için Tuzla Aydınlı Eğitim Aile Sağlığı Merkezi’ne (EASM) bağlı nüfusun sosyoekonomik ve sağlık özelliklerinin ve sağlık hizmetinden yararlanma durumunun belirlenmesidir.
Gereç ve Yöntem: Gözleme dayalı, tanımlayıcı tasarımdaki araştırmaya Marmara Üniversitesi Tıp Fakültesi Pendik EAH Eğitim Aile Sağlığı Merkezi’ne kayıtlı 0-35 ay; 3-9 yaş; 10-17 yaş ve 18 yaş ve üzeri yaş gruplarında sırasıyla 45; 51; 39; 160, toplamda 295 birey dahil edildi. Araştırmaya katılan bireylere sosyodemografik ve sağlık özelliklerine ilişkin sorular içeren anketler yüz yüze gerçekleştirildi. Sıfır dokuz yaş arasındaki katılımcıların anketleri ebeveynleri tarafından dolduruldu.
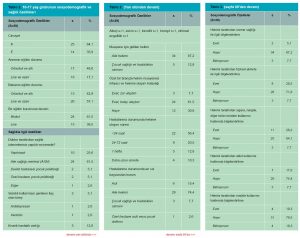
Bulgular: Bu araştırmaya 0-9 yaş grubundan 96; 10-17 yaş grubundan 39, 18 ve üzeri yaş grubundan 160 olmak üzere toplam 295 hasta katıldı. 0-9 yaş grubunun %52,1’i kız (s=50), %47,9’u erkekti (s=46). Ebeveynlerin %77,1’inin eğitim düzeyi lise ve üzerindeydi. Anne-baba akrabalık sıklığı %12,5’ti. 0-2 yaş bebeklerin tümünün aşıları ve topuk kanı taramaları tamdı. 0-35 ay ve 3-9 yaş grubundaki sağlık izlemlerini bağlı oldukları EASM’de yaptırmaktayken (sırasıyla %62,2; %74,5), 0-35 ay grubunda izlemlerin %40’ı çocuk sağlığı ve hastalıkları uzmanı, 3-9 yaş grubunda %98,0’i aile hekimi tarafından yapılmaktaydı. 10-17 grubundaki 39 ergenin cinsiyet dağılımı %64,1 K (s=25), %35,9’u E (s=14) idi. Kronik hastalık oranı %12,8’di, %2,6’sı özel bakım gerektiriyordu. Bu grubun sağlık izlemleri %61,5 oranında ASM’de yapılırken, %25,6’sının sağlık izlemi yapılmamıştı; %87,0’si muayene için aile hekimine gitmekteydi. Tütün kullanımı, fiziksel aktivite, alkol kullanımı, madde kullanımı, üreme sağlığı için danışmanlık hizmeti alma oranları sırasıyla: %28,2; %20,5; %17,9; %10,3; %5,1’di.
Araştırmamıza katılan ≥18 yaş 160 bireyin %38,7’si (s=62) kadın, %61,3’ü (s=98) erkekti; %61,2’sinin eğitim düzeyi lise ve üzerindeydi. Kronik hastalık sıklığı %51,9 olup, %17,8’i özel bakıma, %3,8’i evde sağlık hizmetine gereksinim duyuyordu; engellilik oranı %6,9’du; %22,5’i >1kez/ay kontrole gitmekteydi. Bu grubun %63,1’inin ilk başvurduğu sağlık kurumu ASM iken; kronik hastalık kontrolü için ASM’yi tercih sıklığı %46,1’di. Bu grubun %14,4’ü kolon kanseri taramasını, %23,8’i yetişkin aşılarını, %51,9’u düzenli göz kontrollerini, %42,5’i işitme testle-rini yaptırmıştı. Üreme çağındaki kadınların oranı %62,9’du. Pap-smear yaptırma oranı ise %1,4 idi.
Tartışma ve Sonuç: ASM’ye bağlı nüfus, sağlık hizmetini genellikle aile hekimliğinden almaktadır. Erişkin grupta kronik hastalık sıklığı yüksektir; çocukluk çağı aşı ve taramaları tam olarak yapılırken, adolesan ve erişkin gruba yönelik danışmanlık hizmetlerinin ve tarama programlarının geliştirilmesi gerekmektedir.
Tam Metin
Giriş
Birinci basamak sağlık hizmetleri, ayaktan hasta bakımında sık rastlanan problemlerle baş etmeyi öne çıkaran, yapılandırılmış bir sağlık sisteminin en temel düzeyi olarak tanımlanabilir. Dünya Sağlık Örgütü (DSÖ) tanımına göre birinci basamak sağlık hizmeti, bireylerin ihtiyaçlarına ve tercihlerine odaklanarak (birey, aile ve toplum olarak), olabilecek en yüksek sağlık düzeyini ve iyilik halini ve bunların hakkaniyetli dağılımını, sağlığın güçlendirilmesi ve hastalıkların önlenmesinden tedaviye, rehabilitasyon ve palyatif bakıma uzanan hizmetleri, mümkün olan en kısa sürede ve bireylere en yakın ve en ulaşılabilir şekilde sağlamayı hedefleyen, tüm topluma yönelik bir sağlık yaklaşımıdır.(1)
Birinci basamak sağlık kurumlarının, bireylerin sağlık hizmetlerine ilk başvurduğu sağlık kurumu olması, herkese koruyucu ve tedavi edici sağlık hizmetleri sunulmasını sağlayan kapsayıcılık ve hasta ile uzun verimli bir ilişki kurulabilmesini sağlayan hizmette süreklilik özellikleriyle, ülkenin temel sağlık hizmetlerinin bu kurumlarda verilmesi beklenir. Her ülkenin kendi birinci basamak yapılanması ve ülke ihtiyaçlarına ve temel sağlık göstergelerine göre düzenlenmiş temel sağlık hizmetleri farklı olmakla beraber ortak özellikler de içerir.(2) En temel ortak özellik koruyucu sağlık hizmetlerinin ve birinci basamak tanı ve tedavi hizmetlerinin bu yapılanma içinde veriliyor olmasıdır.
Topluma kaliteli ve kolay ulaşılabilir bir hizmet sunumu sağlamayı hedefleyen, etkin bir birinci basamak sağlık hizmeti maliyet etkin bir hizmet sunumu olup ülkenin sağlık giderlerini azaltır, sağlık göstergelerinin düzelmesini, kronik hastalıkların etkin yönetimini, bireyin ve toplumun sağlıklı yaşam bilgi, tutum ve davranışı açısından güçlendirilmesini ve sağlığın korunmasını, geliştirilmesini sağlar.
Ülkemizde birinci basamakta 2004 yılında Aile Hekimliği yasası ile “Aile Hekimliğine dayalı birinci basamak sağlık hizmet sunum modeli”ne geçiş yapılmıştır. Ülkemizde yayımlanan resmi yönetmelikte Aile Hekimi şöyle tanımlanmıştır: “Kişiye yönelik koruyucu sağlık hizmetleri ile birinci basamak teşhis, tedavi ve rehabilite edici sağlık hizmetlerini yaş, cinsiyet ve hastalık ayrımı yapmaksızın her kişiye, kapsamlı ve devamlı olarak, belli bir mekanda vermekle yükümlü, gerektiği ölçüde gezici sağlık hizmeti veren ve tam gün esasına göre çalışan aile hekimliği uzmanı veya Bakanlığın öngördüğü eğitimleri alan uzman tabip veya tabiptir”.(3)
Aile hekimliği 2010 yılından beri ülkemiz genelinde uygulanmakta olup her bireyin bir aile hekimi vardır. Birinci basamakta sağlık hizmeti sunan resmi kurumlar, Aile Sağlığı Birimi/Aile Sağlığı Merkezleri (ASM) ve Toplum Sağlığı Merkezleridir (TSM). T.C. Sağlık Bakanlığı’nın 2018 Faaliyet Raporu’na göre ülkemizde toplam 353 Toplum Sağlığı Merkezi (TSM) ve 423 ilçe sağlık müdürlüğüne bağlı 7.979 Aile Sağlığı Merkezi (ASM) bulunmaktadır.(4)
Bu merkezlerde Aile Hekimleri (AH) ve Aile Sağlığı Elemanları (ASE) görev yapmaktadır. Her Aile Hekimliği Birimi başına düşen ortalama nüfus 3207 (aktif aile hekimi başına düşen nüfus 3481) olup;(5) burada bebek/çocuk ve gebe/lohusa izlemleri, aile planlaması, aşı/bağışıklama ve kanser taramaları, akut/kronik hastalıkların takibi yapılmaktadır. Ayrıca mobil hizmet sunumu sayesinde sağlık hizmetine ulaşmada zorluk çeken bölgelere yerinde sağlık hizmeti sunulmaktadır.
TSM’ler ise 25.05.2018 tarih ve 30431 sayılı Toplum Sağlığı Merkezi Ve Bağlı Birimler Yönetmeliğinde Değişiklik Yapılmasına Dair Yönetmelik’te, “bölgesinde yaşayan toplumun sağlığını korumak ve geliştirmek maksadıyla sağlıkla ilgili risk ve sorunları belirleyen, bunlarla ilgili düzeltici ve önleyici faaliyetleri gerçekleştiren; birinci basamak koruyucu, iyileştirici ve rehabilite edici sağlık hizmetlerini koordine eden ve bu hizmetlerin etkin ve verimli bir şekilde sunulmasını izleyen, değerlendiren, denetleyen ve destekleyen; bölgesinde bulunan sağlık kuruluşları ile diğer kurum ve kuruluşlar arasındaki koordinasyonu sağlayan sağlık kuruluşu” olarak tanımlanmaktadır.
Ayrıca TSM bünyesinde “sunulan hizmetleri güçlendirmek, bu hizmetlere ulaşımı kolaylaştırmak, sağlığa yönelik risklerden birey ve toplumu korumak ve sağlıklı yaşam tarzını teşvik etmek amacıyla” Sağlıklı Hayat Merkezleri (SHM) kurulmuştur. İdari yapılanmadaki son değişikliklere göre nüfusu 30.000 ve üzerindeki ilçeler ile ilçe devlet hastanesi bulunan yerlerde toplum sağlığı merkezi kurulmamakta, TSM’ler İl Sağlık Müdürlükleri bünyesinde Halk Sağlığı Hizmetleri Başkanlığı altında yer almaktadır.(4)
Her bölgenin kendine özgü, coğrafi, sosyal, kültürel yapısından kaynaklanan sağlık sorunları bulunur. Her aile hekimi; ülkede en yüksek mortalite ve morbiditeye sahip sağlık sorunlarının yanı sıra kendine bağlı olan nüfusta ve bu nüfusun yaşadığı bölgede, toplumun sağlığını etkileyen yerel sağlık sorunlarını da bilmeli bu sağlık sorunlarını önceliklemelidir. Buna dayalı olarak o bölgede hastalıklardan korunma, erken tanı ve hastalık yönetimine ilişkin sağlık hizmet planı oluşturmak ve göstergelerde gelişme sağlamak mümkün olur.
Amaç
Yapılandırılmış sağlık sisteminin en temel düzeyi olan birinci basamak sağlık hizmetlerinin sağlık kurumları tarafından sağlanmasının önemi ve değeri ortadayken; bu araştırmanın amacı Tuzla Aydınlı Eğitim Aile Sağlığı Merkezi (EASM)’ne bağlı nüfusun yaşadığı bölgede mevcut sağlık göstergelerinin ve sağlık hizmetinden yararlanma durumunun belirlenmesidir.
Yöntem
Araştırmanın Türü
Tanımlayıcı, gözleme dayalı, niceliksel bir araştırma Araştırma Marmara Üniversitesi Tuzla Aydınlı Eğitim Aile Sağlığı Merkezi’nde yürütülmüştür.
Araştırmanın evreni
Tuzla EASM’ye kayıtlı olan bireyler.
Örneklem
Belirtilen tarihler arasında EASM’ye hizmet almak üzere başvuran ve araştırmaya katılmayı kabul eden tüm bireyler. %95 güven düzeyinde, bilinmeyen durumlar için prevalans tahmin değeri %50 olarak alındığında, 0,03 kabul edilebilir. Tip 1 hata ile toplamda en az 320 kişiye; 7500 kişilik bağlı nüfusta 307 kişiye ulaşılması hedeflenmiştir. Bu örneklem, bağlı toplam nüfustaki; 0-2; 3-9; 10-17; 18 ve üzeri gruplarına göre orantılı olarak dağıtılmıştır.
Veri Toplama Yöntemi ve Araçları
Veriler araştırmacılar tarafından, konuyla ilgili literatürden yararlanılarak oluşturulmuş bir anket formunun yüz yüze görüşme yöntemiyle uygulanması yolu ile toplanmıştır. Temel araştırma soruları Tuzla EASM’ye kayıtlı nüfusta farklı yaş gruplarına göre sağlık göstergelerinin tanımlanması ve sağlık hizmetinden yararlanma durumu odaklıdır.
Araştırmanın bağımlı değişkenleri
Sağlık göstergeleri; sağlık hizmetinden yararlanma durumudur.
Araştırmanın bağımsız değişkenleri
Sosyodemografik değişkenler: yaş-cinsiyet-eğitim-medeni durummeslek; Sağlık durumu: kronik hastalık varlığı-üreme sağlığı ile ilgili durumlardır.
Araştırmaya dahil olma, hariç tutulma kriterleri
Çalışmaya katılmayı kabul eden, iletişim zorluğu bulunmayan, anket sorularını anlayıp yanıtlayabilecek bireyler araştırmaya kaydedilmiştir. Çocuklar 0-14 yaş çocuk ve ergenler için ebeveynlerden biriyle görüşülmüştür. İletişim zorluğuna neden olan bir hastalığı ya da engeli olan bireyler araştırmaya dahil edilmemiştir.
Araştırmanın Etik Kurul Onayı
Marmara Üniversitesi Tıp Fakültesi Etik Kurulu’ndan alınmıştır (protokol kodu 09.2019.089; tarih 04.01.2019). Aile Sağlığı Merkezi (ASM)’ne herhangi bir nedenle gelen ve ASM birimlerinde kayıtlı olan kişilere araştırma hakkında yazılı ve sözlü bilgilendirme yapılmış, kabul eden bireylere anket formu yüz yüze görüşme yoluyla uygulanmıştır. 0-9 yaş grubunun anket formları ebeveynleri tarafından doldurulmuştur.
Verilerin Değerlendirilmesi
Verilerin sıklık dağılımları, ortalama, ortanca, değerleri hesaplanmış, karşılaştırmalar analizlerde kategorik değişkenler için ki-kare, sürekli değişkenler için ise t testleri kullanılmıştır.
Bulgular
Araştırmaya 0-2 yaş grubunda 45, 3-9 yaş grubunda 52, 10-17 yaş grubunda 44, 18 yaş ve üzeri yaş grubunda 160 kişi olmak üzere toplamda 301 kişi katılmıştır.
0-2 Yaş Grubu
0-2 yaş (35 ay) grubundaki katılımcıların yaş ortanca değeri 10,9 aydır (1-28 ay). Katılımcıların izleminde taramaları yapılmış, hepsinin topuk kanları alınmış, %88,9’unun (s=40) kalça USG’si, %91,1’inin (s=41) ise işitme taraması yaptırılmıştır. Bireylerin %57,8 (n=26)’i 3 ay içerisinde hastalık geçirmiştir. Bu yaş grubundaki katılımcıların %4,4 (n=2)’ünün kronik hastalığı vardır ve %2,2 (n=1)’si özel bakım gerektirmektedir. 0-2 yaş (35 ay) grubundaki katılımcıların sosyodemografik ve sağlıkla ilgili özellikleri Tablo 1’de, özetlenmiştir.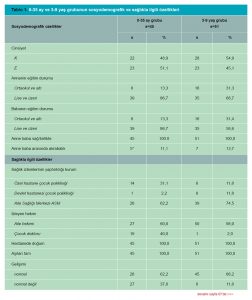
 3-9 Yaş Grubu
3-9 Yaş Grubu
Bu yaş grubundaki katılımcıların yaş ortalaması 5,4 yıldır (SS=1,85; 3-9). Biri dışında tüm katılımcılar Aydınlı Mahallesi’nde ikamet etmektedir. Annenin sigara, alkol ve madde kullanım sıklığı %23,5 (s=12), babanınki %45,1’dir (s=23). Bu yaş grubunun %31,4’ü (s=16) bir eğitim kurumuna devam etmemekte; %35,3’ü (s=7/11) yuva/anaokuluna, %33,3’ü (s=17) ise ilkokula devam etmektedir. Ebeveynlerin %84,8’i (s=28) çocuğun okul durumunu başarılı, %14,2’si orta olarak; arkadaş ilişkilerini %98,1’i (s=49) iyi/çok iyi, %2,0’si (s=1) kötü olarak bildirmiştir.
Bu yaş grubundaki bireylerin %5,9’unda (s=3) anemi, %3,9’unda (s=2) görme kusuru, %2,0’sinde (s=1) Gelişimsel Kalça Displazisi (GKD), %2,0’sinde (s=1) genetik bozukluk vardır. Katılımcıların %72,5’i-nin (s=37) diş muayenesi yapılmıştır ve %41,3’ünün (s=19) çürüğü vardır. Bu grupta kronik hastalık sıklığı %13,7 (s=7) olup (alerji, astım, epilepsi) %15,7’sinin (s=8) sürekli ilaç kullanım ihtiyacı vardır; %50’si (n=4) kronik hastalığı için aile hekimi, %37,5’i (s=3) çocuk hastalıkları uzmanı tarafından izlenmekte; %12,5’i (s=1) ise hastane aciline gitmektedir. Katılımcıların %48,1’inin (s=25) özel branşta hekim muayenesine ihtiyacı olmuş, %27,5’i (s=14) hekime kolay ulaştığını belirtirken, %21,6’sı (s=11) zor ulaştığını bildirmiştir. Bu yaş grubundaki bireylerin %5,9’u (s=3) son bir yıl içinde kaza geçirmiştir, bu kazaların 1’i yanık, 2’si kırıkla sonuçlanmıştır. 3-9 yaş grubundaki katılımcıların sosyodemografik ve sağlıkla ilgili özellikleri Tablo 1’de özetlenmiştir.
10-17 Yaş Grubu
10-17 yaş grubunda araştırmaya alınan katılımcıların yaş ortalaması 13,3 yıldır (SS= 2,3; 10-17). Katılımcıların hepsi (s=39) Aydınlı Mahallesi’nde yaşamaktadır. Katılımcılardan dördü sosyal hizmetler kurumundan geldiğinden ebeveynleri hakkındaki soruları yanıtsız bırakmışlardır. Bu dört katılımcı dışındaki bireylerin hepsinin (s=35) anne-babası sağ ve %85,7’sininki (s=30) birlikte yaşamaktadır; %14,3’ü-nün anne babası birlikte değildir.
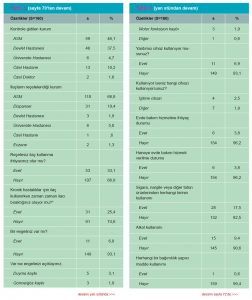
Anne-baba arasında akrabalık oranı %11,4 (s=4) olup üçü kuzen biri üçüncü dereceden akrabadır. Annenin sigara, alkol veya bağımlık yapıcı bir madde kullanıp kullanmadığı sorusuna %8,6’sı (s=3) evet, %91,4’ü (s=32) hayır; babanın sigara, alkol, madde kullanımı sorusuna %40,0’ı (s=14) evet, %60,0’ı (s=21) hayır yanıtını vermiştir.
Araştırmamıza katılan 10-17 yaş arasındaki ergenler arasında, sadece biri (%2,6) sigara kullandığını bildirmiş olup, alkol veya bağımlılık yapıcı madde kullandığını beyan eden birey bulunmamaktadır. Özel bakım gereksinimi olan bir kişi (%2,6) bulunmakta, özel bakıma zor ulaştığını bildirmektedir. 10-17 yaş grubundaki katılımcıların sosyodemografik ve sağlıkla ilgili özellikleri Tablo 2’de özetlenmiştir.
18 Yaş Ve Üzeri
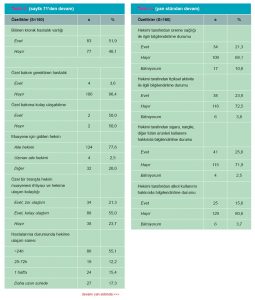
Bu gruptaki katılımcıların yaş ortalaması 44,3 yıl-dır (SS=16,8; 18-85). Aydınlı mahallesinde oturanlar katılımcıların %98,1’ini (s=157) oluşturmaktadır. Araştırmaya katılmayı kabul eden bireylerin %53,1 (n=85)’i sağlıklarını yaşıtlarına göre iyi ve daha iyi, %36,9 (n=59)’u normal, %10 (n=16)’u kötü ve daha kötü olarak değerlendirmişlerdir. Katılımcıların %43,7 (n=70)’si reçetesiz ilaç kullanmaya ihtiyacı olduğunu belirtmiştir. Reçetesiz ilaç kullanmaya ihtiyaç duyan bireylerin %72,8 (n=51)’i ağrı kesici, %17,1 (n=12)’i grip ilacı, %2,8 (n=2)’i antibiyotik kullandığını belirtmiştir.
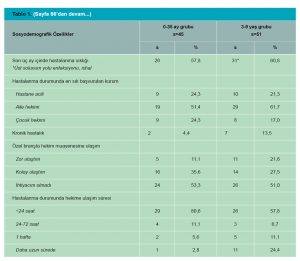
Katılımcıların %23,8 (s=38)’i erişkin aşıları, %51,9 (s=83)’u düzenli göz muayenesi, %42,5 (s=68)’i işitme testi yaptırdığını belirtmiştir. Katılımcıların %19,4’ü (s=31) son bir yıl içinde düşme yaşadığını, %8,1’i (s=13) düşme nedeniyle sağlık kurumuna başvurduğunu belirtmiş; %80,6 (s=129)’sı düşme yaşamamıştır. Katılımcıların %5,6 (s=9)’sı son bir yıl içinde kırık yaşadığını, %94,4 (s=9)’ü yaşamadığını belirtmiştir, kırık yaşayanların %44,4 (s=4)’ü kırıktan sonra kalıcı hasar oluştuğunu belirtmiştir. Katılımcıların %14,4 (s=23)’ü kolon kanseri taramasını yaptır-dığını, %85,6 (s=137)’sı yaptırmadığını belirtmiştir. Araştırmamıza katılan bireyler içerisinde hastalık durumunda ilk başvurulan kurum ile kişinin maddi gücü arasında anlamlı ilişki bulunmuştur (p=0.008)(Tablo 3).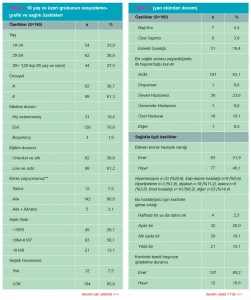
Tartışma
Araştırmamız Tuzla Eğitim Aile Sağlığı Merkezi’nden hizmet alan bireylerde gerçekleştirilmiştir. Tuzla EASM’de yer alan üç Aile Sağlığı Birimi’ne bağlı birey sayısı ortalama 2300’dür. Araştırmaya katılmayı kabul eden bireylerin çoğu lise ve üzeri eğitim almış olduğundan araştırma grubu eğitimli bir grup olarak kabul edilmiştir.
Dünyanın farklı ülkelerinde birinci basamak kurumlarına bağlı birey sayısı oldukça değişken olmakla beraber bu sayı genellikle 2500-3000’in altındadır. İspanya’da bir aile hekimliği kliniğinde hekim başına kayıtlı hasta sayıları 1700-2200 arasındayken, Tuzla EASM’de bu sayı 2300’tür. Fakat İspanya’daki ASM’de ek olarak pediyatristler ve geriyatristler bulunmaktadır. Çalışma saatleri ele alındığında ise Tuzla EASM’nin mesai saatleri 09.00-17.00 iken, İspanya’daki klinikte cumartesi dahil iki farklı mesai saati aralığı bulunmakta ve hekimlerin bir kısmı saat 08.00-15.00 arası çalışırken, bir kısmı da 14.00-21.00 saatleri arasında poliklinik hizmeti vermektedir.(8)
Tüm yaş gruplarında sağlık ve hastalık göstergeleri şöyle özetlendi: 0-2 yaş bebeklerin tümünün aşıları ve topuk kanı taramaları tamdı. 0-35 ay ve 3-9 yaş grubundaki sağlık izlemlerini bağlı oldukları EASM’de yaptırmaktayken (sırasıyla %62,2; %74,5), 0-35 ay grubunda izlemlerin %40’ı çocuk sağlığı ve hastalıkları uzmanı, 3-9 yaş grubunda %98’i aile hekimi tarafından yapılmaktaydı. 10-17 yaş grubundaki 39 ergenin kronik hastalık oranı %12,8’di. Bu grubun sağlık izlemleri %61,5 oranında ASM’de yapılırken, %25,6’sının sağlık izlemi yapılmamıştı; %87’si muayene için aile hekimine gitmekteydi. Tütün kullanımı, fiziksel aktivite, alkol kullanımı, madde kullanımı, üreme sağlığı için danışmanlık hizmeti alma oranları sırasıyla: %28,2; %20,5; %17,9; %10,3; %5,1’di.
Araştırmamıza katılan ≥18 yaş 160 bireyin kronik hastalık sıklığı %51,9 olup, %17,8’i özel bakıma, %3,8’i evde sağlık hizmetine gereksinim duyuyordu; engellilik oranı %6,9’du. Bu grubun %63,1’inin ilk başvurduğu sağlık kurumu ASM iken; kronik hastalık kontrolü için ASM’yi tercih sıklığı %46,1’di. Bu grubun %14,4’ü kolon kanseri taramasını, %23,8’i yetişkin aşılarını, %51,9’u düzenli göz kontrollerini, %42,5’i işitme testlerini yaptırmıştı. Üreme çağındaki kadınların pap-smear yaptırma oranı ise %1,4 idi.
Bireysel danışmanlığın sigarayı bırakmada %40-80 etkili olduğu hakkında yüksek düzey kanıt bulunmakta, sigara karşıtı eğitimin sigaraya başlanmasını engellemede etkili olduğu bilinmektedir. Tütün kullanımının engellenmesine yönelik müdahaleler daha çok adolesan dönemde ve okullarda uygulanmaktadır. Topluma dayalı ve çok yönlü yaklaşımları içeren programların korunmada etkili olduğu bilinmektedir.
Birinci basamakta bireysel bilgilendirmenin erişkin dönemde tütün kullanımını engellemesine yönelik çalışmalara rastlanmamış olmakla birlikte periyodik muayeneler sırasında sigara kullanımının sorgulanması, zararları hakkında bilgilendirilmesi ve bireye tütün ürünlerini kullanıyorsa bırakması yönünde danışmanlık verilmesi aile hekimliğinin rutin bir uygulaması olarak önerilmektedir.(9-11) Tuzla EASM’de ise 18 yaş ve üzeri bireylerde sigara kullanım oranı %17,5 (n=28) iken, sigara ve tütün kullanımının zararları hakkında bilgilendirilme oranı %25,6 (n=41)’dır.
Erişkin aşılaması için, Türkiye’de ve dünya genelinde istenilen hedefe ulaşılamamıştır ve birçok ülkede halen ihmal edilen bir konu olarak bildirilmekte, uygulama oranlarını artırmak için çözüm yolları araştırılmaktadır. Ülkemizde de benzer şekilde konunun uzmanları erişkinlerde aşılamanın istenen düzeylerde olmadığını dile getirmektedirler.
Ülkemizde resmi kurumlarda yapılan aşılamalar aşı takip sistemi (ATS) ile Sağlık Bakanlığı’na bildirilse de özel hastaneler, muayenehaneler gibi yerlerde uygulanan aşılara ilişkin veriler bilinmemektedir. Bu nedenle ülkemizde gerçek aşılanma oranları kesin olarak belirlenemese de %2’nin altında olduğu, riskli gruplarda bile aşılanma oranlarının çok düşük olduğu dile getirilmektedir. Anketin yapıldığı EASM’de ise yetişkin aşılanma oranı %23,8 (n=38)’dir. Bu oran yurt geneli ve bazı yurtdışı çalışmalarda bildirilen sıklıkların üstündedir.(12-14)
Erişkin aşılamaları son yılların en üzerinde durulan konularından biri olmuştur. Erişkin aşı uygulamalarına yönelik rehberler yenilenmekte, bilimsel toplantılarda sıkça üzerinde durulmaktadır. Uzmanlık eğitimi sırasından bu konu sıklıkla gündeme gelmektedir. Eğitim Aile Sağlığı Merkezlerinde uzmanlık öğrencileri çalıştığından, doğru ve güncel klinik uygulamaların yapıldığı sağlık kurumlarıdır. O nedenle aşılama oranlarının araştırmamızda bulunan değerden daha da yüksek olması beklenir.
Aşı karşıtlığı son yıllarda tüm dünyada artış göstermekte, aşı karşıtı söylemler özellikle sosyal medyada etkili olmaktadır.(15) Tuzla EASM’de ankete katılan her bireyin çocukluk çağı aşılarını yaptırdığı tespit edilmiştir. Bunda kurumda hekimlerin hasta ve ailesiyle güvene dayalı etkin iletişiminin rolü olduğu düşünülebilir. EASM’lerin aynı zamanda bir eğitim işlevi de olması ve hizmetin daha yüksek ve bilimsel standartlarda verilmesinin hizmete olumlu yansıyan bir fark ortaya çıkardığı söylenebilir.
Açıkgöz ve Çehreli tarafından kanser taramaları konusunda ülkemizde yapılan bir çalışma sonuçlarına göre kolonoskopi endikasyonu olan bireylerin %90,1’i hiç kolonoskopi yaptırmamıştır. Tuzla EASM’de ise bu oran %85,6’dır. Turgul ve ark.nın Edirne İl Merkezi aile sağlığı merkezlerine başvuran hastaların memnuniyet düzeyleri ile bu sağlık kuruluşlarında çalışan hekimlerin iş doyumu düzeylerini ölçmek ve aralarındaki ilişkiyi belirlemek amacıyla yaptıkları araştırmada, başvuran 18 yaş ve üzeri nüfusun kronik hastalık sıklığına bakıldığında; 1170 hastadan %30,3’ünün bir, %27,9’unun ise birden fazla kronik hastalığı olduğu, kronik hastalığı olan hastaların %66,3’ünün ise hipertansiyonu olduğu saptanmıştır. Çalışmaya katılan hastaların %2,1’inde fiziksel bir engellilik bildirilmiştir.(17) Tuzla EASM’de ise katılımcıların %51,9’u kronik bir hastalık; %6,9’u ise bir engellilik bildirmiştir.
Sonuç
Bölgedeki ASM etkin şekilde kullanılmaktadır. Adolesan ve erişkin gruba yönelik danışma hizmetleri ve tarama programları yetersiz kalmaktadır. ASM’den sigara ve diğer bağımlılıklar ile mücadele konusunda yeterince destek alınmamaktadır. Hastaların aile hekimi uygulaması ile ilgili algıları olumlu olarak değiştirilebildiğinde hizmet kalitesi algıları ve memnuniyet düzeyleri de yükseltilmiş olacaktır.
Kronik hastalıkların ve çoklu rahatsızlıkların yönetimi ve kontrolü; bireye sunulan bakımın koordinasyonu, hasta uyumunun artırılması, yaşam tarzı değişiklikleri ve davranış değişikliği oluşturma gibi konularda aile hekiminin daha aktif rol alması ile mümkündür. Erişkin aşılanma oranı yüksek olmasına rağmen istenen düzeye hala ulaşılamamıştır.
EASM’lerin hizmette olumlu yönde fark oluşturduğu düşüncesinden yola çıkılarak Eğitim Aile Sağlığı Merkezlerinin sayısının arttırılmasının sadece erişkin aşılarının uygulanmasında değil, diğer sağlık hizmetlerinde de niteliğin arttırılmasında faydalı olacağı söylenebilir. Bölgede gebelik takip ve doğum sonrası birinci basamak tarafından sağlanan hizmetler genel beklentileri karşılamakta hatta ötesine geçmektedir.
Öneriler
Bölgede Türkiye genelindeki ana ölüm nedenlerinden biri olan kalp damar problemleriyle ilgili önleyici ve farkındalık çalışmaları yapılmalıdır. Adolesan ve erişkin gruba yönelik danışmanlık hizmetleri ve tarama programları geliştirilmeli, bölgenin farkındalığı artırılmalıdır.
Sağlık Bakanlığı, ülkemizde sigara bağımlılığı ile mücadele için sigara bırakma poliklinikleri kurmuştur. Sigara bağımlılığı için kurulan bu merkezler az sayıda olup sigara ile mücadelede yeterli değildir. Aile hekimlerine sigara bıraktırma hizmeti için herhangi bir yükümlülük verilmemektedir. Sigara ile mücadelede, aile hekimliği gibi bütüncül ve kapsamlı yaklaşımı içinde barındıran bir disipline büyük ihtiyaç vardır. Ayrıca gerek hizmet sunumundaki yeri, gerekse ulaşılabilirliği açısından aile hekimlerine sigara bırakma konusuna sürekli mesleksel gelişim programları içinde yer verilmelidir.
Erişkin aşılama çocukluk aşılamalarının devamı olarak sürdürülmeli, aşı kartları yaşam boyu kullanılmalıdır. Erişkin aşılamasına ilişkin farkındalık etkinlikleri ile konuya dikkat çekilebilir ancak ulusal düzeyde sağlanacak iyileştirmelerle uygulama kişisel olmaktan çıkarılıp bir sağlık politikası olarak devamlılık kazanmalıdır.
Aşılamanın rutin hale gelmesinde aile hekimlerine önemli görev düşmektedir. Aşılama oranlarını artırabilmek için iyi izleme sistemleri oluşturulması ve bu konunun kişisel uygulamalara bırakılmayıp ülke genelinde bir sistem oluşturulması gerekir. Aşılanması gereken risk gruplarında kademeli ve hedef oluşturularak aşılanma yapılmalıdır. Erişkin aşılamasının istenen düzeylere ulaşmasında birey, toplum ve otorite bazında yapılacak düzenlemelerde Sağlık Bakanlığı, dernekler, sivil toplum kuruluşları işbirliği içinde çalışmalıdır.
Çalışmanın Sınırlılıkları
Çalışmamız belirlediğimiz tarihlerde Tuzla Aydınlı EASM’ye hizmet almak üzere başvuran ve araştırmaya katılmayı kabul eden bireylerle yapılmıştır. Bölgede yaşayan nüfusun sadece bir kısmı hakkında bilgi vermekte olduğundan, sonuçlar bölgeye genellenemez. Ayrıca evde sağlık hizmetine gereksinim duyan ya da EASM’ye gelemeyen hastalar hakkında da bilgi vermemektedir. 10-18 yaş grubundaki katılımcıların ailesinin yanında ASM’ye geldiği ve dolayısıyla anket de aile yanında uygulandığı için sigara ve alkol kullanımı konusundaki veriler yanıltıcı olabilir.
Referanslar
- A vision for primary health care in the 21st century: towards univesal health coverage and the sustainable Development Goals Geneva: World Health Organization and the United Nations Children’s Fund (UNICEF), 2018 (WHO/HIS/SDS/2018X) Licence: CC BY-NC-SA 3.0 IGO. https://www.who.int/docs/default-source/primary-health/vision.pdf adresinden 19.05.2019 tarihinde erişilmiştir.
- ArtB, De Roo L, De Maeseneer J. Towards unity for health utilising community-oriented primary care in education and practice. Education for Health 2007; 20(2):74.
- Toplum Sağlığı Merkezi Ve Bağlı Birimler Yönetmeliğinde Değişiklik Yapılmasına Dair Yönetmelik. 25.05.2018 tarih ve 30431 sayılı Resmi Gazete. http://www.resmigazete.gov.tr/eskiler/2018/05/20180525-1.htm adresinden 19.05.2019 tarihinde erişilmiştir.
- T.C. Sağlık Bakanlığı 2018 Yılı Faaliyet Raporu. 2018:62. https://sgb.saglik.gov.tr/Dkmanlar/ TC%20Sağlık%20Bakanlığı%20Faaliyet%20Raporu%202018.pdf. adresinden 19.05.2019 tarihinde erişilmiştir.
- Bora BB, Soytutan Çİ, Aygün A, Özdemir TA, Kulali B, Uzun SB, ve ark. T.C.Sağlık Bakanlığı Sağlık İstatistikleri Yıllığı 2017. (ed) Birinci Ş, Ülgü MM, Bora Başara B, Soytutan Çİ, Aygün A, Özdemir TA. Ankara, Sağlık Bilgi Sistemleri Genel Müdürlüğü, Sağlık Bakanlığı Yayınları, 2018:140.
- Gofin J, Gofin R, Stimpson JP. Community-oriented primary care (COPC) and the Affordable Care Act: an opportunity to meet the demands of an evolving health care system. Journal of primary care & community health 2015;6(2):128-33.
- Külbay H. 16. WONCA Avrupa Konferansı ve Vasco da Gama Movement Ön Konferansı, 2010, Malaga/İspanya. Türkiye Aile Hekimliği Dergisi 2012;16(1):50-1.
- Lancaster T, Stead LF. Individual behavioural counselling for smoking cessation. Review. Cochrane Database of Systematic Reviews 2017; 31:3. CD001292. DOI:10.1002/14651858.CD001292.pub3.
- LeLaurin JH, Theis RP, Thompson LA, Tan ASL, Young-Wolff KC, Carter-Harris L, et al. Tobacco-Related Counseling and Documentation in Adolescent Primary Care Practice: Challenges and Opportunities. Nicotine&Tobacco Research 2019. doi.org/10.1093/ntr/ntz076. https://www.ncbi.nlm.nih.gov/pubmed/31074792 adresinden 19.05.2019 tarihinde erişilmiştir.
- T.C. Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu. Aile Hekimliği Uygulamasında Önerilen Periyodik Sağlık Muayeneleri ve Tarama Testleri. Ankara, SB Yayın No:991, 2015:34.
- Sağlık Bakanlığı Türkiye Halk Sağlığı Kurumu. Risk Grubu Aşılamaları. Tarih: 27.05.2016, Sayı: 21001706/131.99. http://asirehberi.saglik.gov.tr/?/g-riskgrubu adresinden 19.05.2019 tarihinde erişilmiştir
- Ulusal Aşı Çalıştayı, Çalıştay Raporu. Ankara, 24-26 Mart 2016. http://www.enfeksiyon.org.tr/ 2.calistayrapor.pdf adresinden 19.05.2019 tarihinde erişilmiştir.
- Toprak D, İftihar Köksal İ, Sargın M, Akan H. Erişkin aşılaması, uygulamadaki sorunlar ve çözüm önerileri, aile hekimlerinin erişkin aşılamasındaki rolü, Türkiye Aile Hekimliği Dergisi 2018; 22(3):166-74. doi: 10.15511/tahd.18.00366 http://www.turkailehekderg.org/wp-content/uploads/2018/10/TAHUD-c22-i3-derleme-Eriskin-asilamasi.pdf adresinden 22.05.2019 tarihinde erişilmiştir.
- Kutlu HH, Altındiş M. Aşı karşıtlığı. Flora 2018;23(2):47-58. doi: 10.5578/flora.66355 http://www.floraderisi.org/getFileContent.aspx?op=REDPDF&file_name=2018-23-02-047-058.pdf adresinden 23.05.2019 tarihinde erişilmiştir.
- Açıkgöz A, Çehreli R, Ellidokuz H. Kadınların kanser konusunda bilgi ve tutumları ile erken tanı yöntemlerine yönelik davranışları. DEÜ Tıp Fakültesi Dergisi 2011; 25(3): 145-54.
- Turgu1 S, Öztora S, Çaylan A, Dağdeviren HN. Birinci basamakta hasta memnuniyeti ve hekim iş doyumu ile ilişkisi. Türkiye Aile Hekimliği Dergisi 2018; 22(2):78-91. http://www.turkailehekderg.org/wp-content/uploads/2018/07/TAHUD-18-Birinci-basamakta-hasta-memnuniyeti.pdf adresinden 23.05.2019 tarihinde erişilmiştir.