Hekimlerin Ruhsal Bozukluğu Olan Hastalara Karşı Tutumlarının Değerlendirilmesi
Giriş ve amaç: Ruhsal bozukluğu olan hastalara karşı hekimlerin stigmatik tutum ve davranışları, bireylerin tedavi süreçlerini ve sosyal yaşamlarını olumsuz etkilemektedir. Yapılan araştırmada; bir kamu hastanesinde çalışan hekimlerin ruhsal bozukluğu olan hastalara karşı tutumlarının değerlendirilmesi, bu tutumu etkileyen faktörlerin ortaya çıkarılması ve bölümlere göre değişimin analiz edilmesi amaçlanmıştır.
Gereç ve Yöntem: Tanımlayıcı tipteki bu çalışma hekimler üzerinde yürütülmüş olup, veri toplama aracı olarak literatür doğrultusunda geliştirilen tanıtıcı bilgi formunun yanı sıra geçerlilik ve güvenilirliği kanıtlanmış ‘Opinions Mental Illness Scale – OMI’ ölçeği kullanılmıştır. Koruyuculuk, otoriterlik, ruh sağlığı ideolojisi, sosyal kısıtlayıcılık ve bireyler arası etiyoloji olmak üzere beş alt boyuttan oluşan ölçeğin değerlendirmesinde puanların artması stigmatizasyonun arttığı anlamına gelmektedir. Evreni oluşturan 20 farklı bölümden 570 hekimin 213’üne anket dağıtılıp toplanmıştır.
Bulgular: Yapılan bu çalışmaya 9 cerrahi, 10 dahili, 1 temel tıp bölümü olmak üzere 20 bölümden toplam 213 kişi katılmıştır. Katılımcıların %51’i kadın (n=109) %49’u erkektir (n=104). Cinsiyete göre Ruh Hastaları ve Hastalıklarına İlişkin Görüşler Ölçeğine bakıldığında ruh sağlığı ideolojisi alanında anlamlı bir ilişki bulunurken (p= 0,015), yaşa göre bakıldığında anlamlı bir ilişki bulunamamıştır. Koruyuculuk/kollayıcılık alanında psikiyatri bölümünün (55), otoriterlik alanında psikiyatri ve genel cerrahi bölümlerinin (56), ruh sağlığı ideolojisi alanında beyin cerrahisi, çocuk cerrahisi bölümlerinin (32), sosyal kısıtlayıcılıkta beyin cerrahisi bölümünün (41), bireylerarası etiyoloji alanında ise göğüs hastalıkları ve psikiyatri bölümlerinin (sırasıyla 31 ve 28) en yüksek puanları aldığı görülmüştür.
Sonuç: Psikiyatri bölümündeki hekimlerin genel olarak diğer hekimlere oranla daha fazla stigmatizasyon yaptığı sonucuna ulaşılmıştır.
Tam Metin
Giriş
Dünya Sağlık Örgütü (WHO), sağlığı sadece hastalık ve sakatlığın olmayışı olarak değil, bedensel, ruhsal ve sosyal açıdan tam iyilik hali olarak tanımlamıştır.(1) Bu yönden bakıldığında bir bireye sağlıklıdır diyebilmemiz için fiziksel sağlığının yanı sıra ruhsal sağlığını da dikkate almamız gereklidir. Ruh sağlığı; bireyin kendi potansiyelinin farkında olduğu, günlük hayatın stresiyle başa çıkabildiği, verimli bir şekilde çalışıp üretken olduğu ve içinde bulunduğu topluma katkı sağlayabildiği genel iyi durumda bulunma halidir.
Öte yandan ruhsal bozukluk; insanın duygu, düşünce ve davranışlarında olağandışı sapmaların, aykırılıkların bulunması olarak tanımlanabilir.(2) Ruhsal bozukluklar toplumda sık karşılaşılan sağlık sorunlarındandır. Dünya Sağlık Örgütü ruhsal bozukluk görülme sıklığını %24 olarak açıklamış ve her 4 insandan birinin hayatlarının bir döneminde ruhsal bozuklukla mücadele ettiğini belirtmiştir.(3) Ülkemizde gerçekleştirilmiş en büyük epidemiyolojik çalışmalardan biri olan “Türkiye Ruh Sağlığı Profili” çalışmasında ise Türkiye’de nüfusun %18’inin yaşam boyu bir ruhsal hastalık geçirdiği bildirilmiş ve yine aynı çalışmada yetişkinlerde ruhsal hastalık bulunma sıklığının %17,2 olduğu saptanmıştır.(4-7)
Ruhsal hastalıkların tedavi sürecinde karşılan en büyük engel hastaya gösterilen stigmatik tutumlardır. Stigma (damga); kelime olarak ‘kara leke’ manasına gelmektedir. Bir kişi veya grup için utanılması gereken bir durumun varlığı veya normal dışılığı ya da herhangi bir özelliği ile diğer bireylerden farklılığı olan ve bu nedenle suçlayıcı, kurban edici, yaklaşım ve tutuma maruz kalma durumunu yansıtır.(8)
Damgalama pek çok olgu ve durum içinde görülse de erken çağlardan bu yana damgalama ve ayrımcılığa en fazla maruz kalan kesim ruhsal hastalığı olan kişilerdir.(9) Stigmatizasyon ruhsal hastalığa sahip bireylerde tedavi ve bakım süreçlerini de olumsuz etkilemektedir. Damgalanma nedeniyle, bu bireylerin daha az sağlık yardımı aramaya yöneldiği, sağlık hizmetlerine ulaşma ve tedaviye uyum becerilerinin azaldığı bildirilmiştir.(10) Bu nedenle hekimlerin ruhsal bozukluğu olan hastalara yönelik stigmatizasyon eğilimi büyük önem taşımaktadır.(11-13)
Ruh sağlığı tedavisinin standartlarını geliştirmede, damgalama ve ayrımcılık tüm dünyada öncelik taşımaktadır.(14) Biz de yaptığımız bu araştırmada Marmara Üniversitesi Pendik Eğitim ve Araştırma Hastanesindeki hekimlerin ruhsal hastalıklara sahip hastalara karşı tutumlarını gözlemleme, değerlendirme, bu tutumları etkileyen faktörleri ortaya çıkarma ve hastanedeki bölümler arası tutumlardaki değişimi analiz etmeyi amaçladık.
Metod
Araştırma, tanımlayıcı kesitsel tipte bir araştırma olup İstanbul’da bir eğitim ve araştırma hastanesinde yürütülmüştür. Çalışma öncesinde Etik Kurul onayı ve araştırma izni Marmara Üniversitesi Tıp Fakültesi Klinik Araştırmalar Etik Kurulu’ndan alınmıştır. Araştırmanın evrenini oluşturan kişilere araştırma ve izinlerle ilgili bilgi verildikten sonra çalışmaya katılmaları istenmiştir. Evreni oluşturan 20 farklı bölümden 570 hekimin 213’üne anket dağıtılıp toplanmıştır.
Birçok stigmatizasyon ölçeği gözden geçirildikten sonra bu araştırmada kullanılabilecek en uygun ölçeğin Opinions Mental Illness Scale (OMI) ölçeği olduğuna karar verilmiştir. Araştırmaya katılan hekimlerin ruhsal bozukluğu olan hastalara karşı tutumu OMI ölçeği ve literatür doğrultusunda geliştirilen tanıtıcı bilgi formuyla değerlendirilmiştir. Anketler hekimlere yüz yüze uygulanmış olup, hekimler anonim tutulmuştur. Araştırmanın gerçekleştirildiği hastanede maksimum sayıda hekime ulaşılmak amaçlanmıştır.
OMI Ölçeği
Ölçek 1963 senesinde Cohen ve Struening tarafından geliştirilmiş olup 1986 senesinde Arıkan tarafından güvenilirliği ve geçerliliği test edilip Türkçe’ye uyarlanmıştır. Ölçeğin güvenilirliği 0.95 düzeyinde bulunmuştur. 51 sorudan oluşan ölçek koruyuculuk/kollayıcılık, otoriterlik, ruh sağlığı ideolojisi, sosyal kısıtlayıcılık ve bireylerarası etiyoloji olmak üzere beş alt boyuta sahiptir.
- Otoriterlik: Bu alt boyut; ruhsal bozukluğu olan bireylerin mental olarak sağlıklı bireylerden farklı ve onlardan aşağı olduğu görüşünü yansıtır. Boyutun maksimum puanı 56, minimum puanı ise 1’dir.
- Koruyuculuk/kollayıcılık: Bu alt boyut şanssız ve güçsüz olarak algılanan ruhsal bozukluğa sahip bireylere karşı dinsel ve hümanist bir ideolojiye dayalı tutumu yansıtır. Boyutun maksimum puanı 66, minimum puanı ise 1’dir.
- Ruh sağlığı ideolojisi: Bu alt boyut ruhsal hastalıkların diğer hastalıklardan farklı olmadığı görüşüne dayanır. Ruh sağlığı alanında çalışan bireylerin felsefesini yansıtır. Boyutun maksimum puanı 46, minimum puanı ise 1’dir.
- Sosyal kısıtlayıcılık: Bu alt boyut ruhsal hastalığı olanların hastanede kaldıkları süre boyunca ve sonrasında toplumdaki bireyleri ve özellikle ailelerini korumak amacı ile ruhsal bozukluğa sahip bireylerin kısıtlanması gerektiği görüşünü ortaya koymaktadır. Boyutun maksimum puanı 51, minimum puanı ise 1’dir.
- Bireylerarası etiyoloji: Bu alt boyut ruhsal bozuklukların özellikle çocukluk döneminde bozuk anne-baba-çocuk ilişkisinden kaynaklandığı inancını savunmaktadır. Ruhsal bozukluğun oluşmasında yalnızca birey değil bireyin çevresinin de etkili oluşundan köken alır. Boyutun maksimum puanı 36, minimum puanı ise 1’dir.
Ölçeğin toplam puanı bulunmamaktadır. Her bir boyutun puanı ayrı olarak hesaplanmaktadır. Alt boyutlardan alınan puanlar yükseldikçe tutumlar stigmatikleşmektedir.
Tanıtıcı Bilgi Formu
Tanıtıcı bilgi formu literatür taraması sonucunda ölçekle ilişkilendirilebileceği düşünülen 17 sorudan meydana gelmektedir. Bu sorularla ölçeğin alt boyutlarından alınan puanlar arasında anlamlı ilişkiler aranmıştır. Araştırmada tanımlayıcı olarak incelenen değişkenler; cinsiyet, yaş, çalıştığı bölüm, çalışma yılı, günlük ilgilendiği hasta sayısı, psikiyatriye ilgi düzeyi, psikiyatrik bozukluklar konusunda bilgilerini yeterli bulup bulmamaları ve ruhsal bozukluğu olan bir yakınının olup olmadığıdır.
Araştırmada tanımlayıcı veriler, ortalamalar; standart sapma değerleri ve frekans tablosuyla sunulmuştur. Verilerin istatiksel çözümlemeleri için sınıflandırılmış verileri karşılaştırmak amacıyla Ki-Kare testi ve normal dağılıma uymayan sürekli değişkenlerin karşılaştırılmasında Mann Whitney U testi ile Kruskal Wallis varyans analizi kullanılmıştır. Değişkenlerin normal dağılıma uygunluğu görsel (histogram) ve analitik yöntemler (Kolmogrov-Smirnov / Shapiro-Wilk) kullanılarak incelenmiştir. En az biri normal dağılıma uymayan veya ordinal olan değişkenler arası ilişkiler için korelasyon katsayıları ve istatiksel anlamlılıklar Spearman testi ile hesaplanmıştır. Araştırmada p<0,05 istatiksel olarak anlamlı kabul edilmiştir.
Bulgular
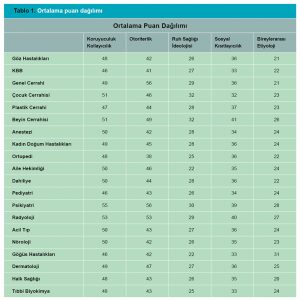
Çalışmaya 9 cerrahi, 10 dahili, 1 temel tıp bölümü olmak üzere 20 bölümden toplam 213 kişi katılmıştır. Katılımcıların %51’i kadın (n=109) %49’u erkektir (n=104). Katılımcıların %15’i 21-25 yaş aralığında (n=32), %63’ü 26-30 yaş aralığında (n=132), %9’u 31-35 yaş aralığında (n=20) ve %12’si ise 36 yaşında veya 36 yaşından büyüktür (n=27). Tablo 1’de cerrahi, dahili ve temel tıp bölümlerinin ortalama puan dağılımları gösterilmektedir.
Koruyuculuk/kollayıcılık alanında psikiyatri ve radyoloji bölümlerinin (55 ve 53), otoriterlik alanında psikiyatri ve genel cerrahi bölümlerinin (56 ve 56), ruh sağlığı ideolojisi alanında beyin cerrahisi, çocuk cerrahisi ve psikiyatri bölümlerinin (32, 32 ve 30), sosyal kısıtlayıcılıkta beyin cerrahisi ve radyoloji bölümlerinin (41 ve 40), bireylerarası etiyoloji alanında ise göğüs hastalıkları ve psikiyatri bölümlerinin (31 ve 28) en yüksek puanları aldığı görülmüştür.
Katılımcıların cinsiyetleriyle ruh sağlığı ideolojisi alanındaki stigmatizasyon düzeyi arasında anlamlı bir ilişki bulunmuştur. (p= 0,015, Tablo 2) Katılımcıların yaşlarıyla stigmatizasyon düzeyi arasında ise anlamlı bir ilişki bulunamamıştır. (Otoriterlik p= 0,637, koruyuculuk/kollayıcılık p= 0,539, ruh sağlığı ideolojisi p= 0,864, sosyal kısıtlayıcılık p= 0,739, bireysel etiyoloji p= 0,338). Hekimlerin günlük baktıkları hasta sayısı ile stigmatizasyon düzeyi arasında anlamlı bir ilişki bulunamamıştır. (Otoriterlik p= 0,235, koruyuculuk/kollayıcılık p= 0,228, ruh sağlığı ideolojisi p= 0,273, sosyal kısıtlayıcılık p= 0,239, bireysel etiyoloji p= 0,835)
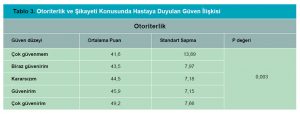
Katılımcıların %12’si psikiyatri alanına tamamen ilgisiz (n=26) olduğunu belirtirken, %17’si kısmen ilgisiz (n=38) olduğunu, %32’si kısmen ilgili (n=69) olduğunu, %23’ü ilgili (n= 50) olduğunu ve %7’si (n=16) ise çok ilgili olduğunu belirtmiştir. Hekimlerin psikiyatriye ilgi düzeyleri ile sosyal kısıtlayıcılık alanı arasında anlamlı bir ilişki bulunmuştur. (p = 0,013) Araştırmaya katılan hekimlerin %30’u daha önce psikiyatri tanısı konmuş hastaların şikayetlerine güvenmem (n=64) derken, %44’ü kısmen güvenirim (n=94), %26’sı ise güvenirim cevabını vermiştir (n=56). Otoriterlik ve bireylerarası etiyoloji alanları ile hekimlerin hastaya şikayeti konusunda duydukları güven arasında anlamlı bir ilişki bulunmuştur. (p= 0,003 ve p= 0.001, Tablo 3 ve Tablo 4)
Katılımcı hekimlerin %65’i muayene ettikleri hastanın ruhsal bozukluğa sahip olmasının tedaviyi etkileyeceğini söylerken (n=139), %35’i etkilemeyeceğini söylemiştir (n=75). Bireylerarası etiyoloji ile hastanın ruhsal bozukluğu olmasının tedaviyi etkileyeceği düşüncesi arasında anlamlı bir ilişki bulunmuştur. (p=0,003, Tablo 5)
Tartışma
Yirmi farklı uzmanlık alanından hekime ulaşılan araştırmada OMI ölçeğinin alt boyutları olan koruyuculuk/kollayıcılık, otoriterlik, ruh sağlığı ideolojisi, sosyal kısıtlayıcılık, bireylerarası etiyoloji alanlarının puanları değerlendirdiğinde en çok stigmatizasyon yapan bölüm psikiyatri (otoriterlik 56, koruyuculuk/kollayıcılık 55) olmuştur. Daha önce Avusturalya’da yapılan bir araştırmada da bu bağlamda paralel bilgiler ortaya koyulmuştur.(15) Bu sonuçların psikiyatristlerle yapılan sözlü değerlendirmesinde, hekimler de ruhsal sağlık alanında daha fazla birikim elde etmenin böyle bir yaklaşıma sebep olabileceğini düşündüklerini belirtmişlerdir.
Ruhsal bozuklukların seyri ve hastaların davranış patternlerine yönelik bilgileri psikiyatristlerde bir çeşit önyargı oluşumuna sebep olmaktadır. Araştırmaya katılan psikiyatri dışı hekimlerden sadece beşte biri ruhsal bozukluklarla ilgili bilgilerini yeterli bulurken, katılımcıların %44,5’i bu konuda ekstra eğitim almayı düşündüğünü söylemiştir. Ülkemizde yapılan diğer araştırmalar da psikiyatri dışı hekimlerin, ruhsal bozukluklar konusunda yetersiz bilgiye sahip olduklarını ve ruhsal bozukluklarla ilgili olumsuz stigmatik tutumlar sergilediklerini göstermektedir.
Araştırmada ortaya çıkan veriler ışığında hekimlerin büyük çoğunluğunun da bilgilerinin yetersizliği konusunda hemfikir olduğu görülmüştür, yapılan bir araştırmada ise hekimlerin ruhsal bozukluklar konusundaki bilgilerini yeterli görme düzeylerinin on üzerinden ortalama 4,40 olduğu saptanmıştır.(16) Stigmatik davranışları arttıran faktörlerden biri de olumsuz geçmiş deneyimdir. Elde edilen verilere göre daha önce psikiyatrik tanı konmuş bir hastası ile rahatsızlığından dolayı (agresyon, depresyon, psikoz vb.) problem yaşamış hekimler psikiyatrik bozukluğu olan hastalara daha stigmatik yaklaşmaktadır.
Ancak, hekimlerin daha önce problem yaşamış olmalarının hastaların şikayetlerine ilişkin güvenlerini etkilemediği görülmüştür. Öte yandan hekimlerin ruhsal hastalığa sahip kişilerin toplumdan soyutlanıp gözetim altında tutulması yönündeki görüşleri kuvvetlendikçe, psikiyatrik tanı konmuş hastaların şikayetlerine yönelik güvenlerinin azaldığı saptanmıştır. Türkiye’de yürütülmüş bir araştırmaya göre psikiyatri dışı uzman hekimler kendilerine başvuran hastaların %20’sinin ruhsal sorun yaşadığını düşünmektedir.(16) Hekimlerin bu konuda hassas davranıp hastaları doğru yönlendirmesi hastanın yaşam kalitesi açısından önem taşır.
Ruhsal bozukluğu olduğu fark edilen hastalar aksatılmadan psikiyatri servisine sevk edilmeli ya da bu hastaların tedavilerine ek psikiyatrik konsültasyon talep edilmelidir. Araştırmada yer alan hekimlerin bu konuda yaklaşımlarının duyarlı olduğu görülmüştür. Hekimlerin %82,5’i ruhsal bozukluktan şüphe ettikleri hastalarını psikiyatri servisine yönlendirdiklerini belirtmiştir. Hali hazırda psikiyatrik tanısı bulunan hastalarının tedavilerine ek psikiyatrik konsültasyon almaları gerektiğini düşünen hekimlerin oranı ise %77’dir.
Yapılan çalışmada hekimlerin %44’ü ruhsal bozukluğu olan yakını olduğunu belirtmiştir. Çevresinde ruhsal bozukluğu olan yakını olan hekimlerin daha az stigmatizasyon eğiliminde olacağı sonucu beklenmiş, ancak yapılan analizler sonucunda hekimlerin ruhsal bozukluğa sahip yakınının bulunmasıyla sergilediği stigmatik tavır arasında anlamlı bir ilişki bulunamamıştır. Bulunması beklenen diğer bulgu da psikiyatrik bozukluğa sahip bir yakını olan hekimlerin insan psikolojisine daha çok ilgi duymasıyken, bu yönde de anlamlı bir sonuca ulaşılamamıştır.
Hekimlerin %65’i ruhsal bozukluğa sahip olunmasının tedavi sürecini etkileyeceğini düşündüklerini dile getirmiştir. Bazı hekimlere neden tedavinin etkileneceği sorulduğunda ise ortak olarak sağlığa bütünsel yaklaşmak geretiğini düşündükleri cevabını vermişlerdir. Ruhsal bozukluğa sahip olunmasının tedaviyi etkileyeceği düşüncesini savunan hekimlerin, ruhsal bozukluğun kökeninde çocukluk döneminde idealden uzak yaşanan aile yaşantısını gördükleri tespit edilmiştir. Araştırma sonucunda çalışma süresinin ruhsal bozukluğu olan bireylere ilişkin görüş ve tutumları etkilemediği görülmüştür. Işık’ın (2010)(17) ve Bağ’ın (2005)(18) çalışmaları da bu sonuca benzerlik göstermektedir.
Çamkuşu’nun (1997) çalışmasında(19) anksiyete nevrozu/depresif vakaya karşı kadınların erkeklere oranla daha fazla duygusal yük hissettikleri, Nordt ve arkadaşlarının (2006) çalışmasında(20) kadınların erkeklere göre ruhsal bozukluğu olan bireylerin“ topluma rahatsızlık verirler” stereotipini daha az destekledikleri bulunduğu için OMI ölçeğinin alt boyutları ile cinsiyet arasında bir ilişki bulunabileceği düşünülmüş, ancak yaptığımız araştırmadan elde edilen bulgulara göre bu sonucun tam tersine ulaşılmıştır:
Erkeklerin ruhsal bozuklukların diğer hastalıklardan farklı olmadığını düşünme eğiliminde olduğu gözlemlenirken, kadınların ruhsal hastalıkları diğer hastalıklardan ayırıp ötekileştirme yöneliminde olduğu bulunmuştur. Başka bir araştırmada ise hekimlerin cinsiyete göre ruhsal bozukluğu olan bireylere yönelik görüşleri incelendiğinde; erkek hekimlerin otoriterlik puanlarının daha yüksek olduğu, başka bir deyişle ruhsal bozukluğu olan bireylerin diğer insanlardan farklı, onlardan aşağı ve değersiz oldukları görüşüne sahip oldukları saptanmıştır.(17)
Hekimlerin yaşının artmasına bağlı olarak ruhsal bozukluğa yönelik tutumlarının daha olumlu olması beklenmiştir. Yaşın artmasının faktör alınmasının nedeni hekimin yaşının artmasıyla beraber çalışma yılının ve mesleki deneyiminin artış göstereceğinin düşünülmesidir; ancak yaş/çalışma yılı ile ruhsal hastalıklara yönelik tutum arasında anlamlı bir ilişki bulunamamıştır.
Sonuç ve öneri
Bu araştırmadan toplanılan veriler ışığında ruhsal bozukluğa sahip hastalara karşı psikiyatri bölümü; alt boyutların hepsinde yüksek puan alan bölümlerin içine girerek en çok stigmatizasyonu yapan bölümlerden biri olmuştur. Ruhsal hastalığı olan bireylere karşı stigmatizasyonun hekimler arasında yüksek oranda var olduğu gözlenmiştir. Ruhsal hastalığı bulunan bireylerin toplumdan kopmaması ve hayatlarına olabildiğince sağlıklı devam edebilmeleri için hekimlere büyük görev düşmektedir.
Hekimlerin psikiyatrik hastalıklar konusundaki ihtiyaç duyulan bilgi birikimini sağlamaları adına ülkemizdeki tıp eğitiminde bazı düzenlemelerin yapılması bu anlamda önemlidir. Psikiyatri uzmanlarının stigmatik tutumlarının yüksek olmasının arkasındaki nedenlerin araştırılması ve damgalama eğilimlerinin azalması adına bu nedenlere yönelik çözümler getirilmesi gerekmektedir. Hekimlerin topluma örnek olabileceği düşünüldüğünde, hekimlerin ruhsal bozukluğu olan hastalara karşı tutum ve görüşleri, iyileştirilmesinin toplumun tutum ve görüşlerinin iyileştirmek adına önemli olduğu düşünülmektedir.
Kısıtlılıklar
Çalışma süresince bazı kısıtlılıklarla karşılaşılmıştır. Araştırmaya katılan katılımcılardan bazılarının anketin içeriğindeki soru sayısının fazla olması ve yeterli zamanlarının bulunmaması gerekçesiyle araştırmaya katılmak istememesinin yanı sıra, hastane koşulları ve çalışma saatleri nedeniyle istenen sayıda hekime ulaşılamaması araştırmanın en büyük iki kısıtlılığını meydana getirmektedir. Bu sebeplerle her bölümden eşit sayıda hekime ulaşılamamıştır.
Referanslar
- What is the WHO definition of health? https://www.who.int/about/who-we-are/frequently-asked-questions adresinden 07.08.2019 tarihinde erişilmiştir.
- Öztürk MO: Ruh sağlığı ve bozukluğunun tanımlanması. “Ruh Sağlığı ve Bozuklukları” içinde. (Ed) Öztürk O. 7. Basım. Ankara, Hekimler Yayın Birliği 1997: 101-4.
- Mental disorders affect one in four people. https://www.who.int/whr/2001/media_centre/press_release/en/ adresinden 10.05.2019 tarihinde erişilmiştir.
- Erol N, Kılıç C, Ulusoy M. Türkiye Ruh Sağlığı Profili Raporu. Ankara, Eksen Tanıtım Ltd.Şti. 1998.
- Küey L, Üstün BT, Güleç C. Türkiye’de ruhsal bozukluklar epidemiyolojisi araştırmaları üzerine bir gözden geçirme çalışması. Toplum ve Hekim 1987;44:16-30.
- Toft T, Fink P, Ornbol E, Christensen K, Frostholm l, Olesen F. Mental disorders in primary care: prevalence and co-morbidity among disorders: Results from the functional illness in primary care (FIP) study. Psychol Med 2005; 8:1175-84.
- Keskin A. ve ark. Ruhsal bozuklukların yaygınlığı, cinsiyetlere göre dağılımı ve psikiyatrik destek alma ile ilişkisi. Nöropsikiyatri Arşivi 2013; 50: 344-51.
- Sayar K. Her toplumun stigması farklıdır. Popüler Psikiyatri Dergisi 2002, 9: 18-23.
- Taşkın EO. Ruhsal hastalıklarda damgalama ve ayrımcılık. “Stigma ruhsal hastalıklara yönelik tutumlar ve damgalama” içinde. (ed)Taşkın EO. İzmir, Meta Basım ve Matbaacılık, 2007:17-30.
- Corrigan P. How stigma interferes with mental health care. American Psychological Association 2004; 59(7): 614 – 25. DOI: 10.1037/0003-066X.59.7.614
- Crisp, Arthur H., et al. Stigmatization o people with mental illnesses. The British Journal of psychiatry 2000; 177(1): 4-7.
- Phelan JC. Psychiatric illness and family stigma. Schizophr Bull 1998; 24(1):115-26.
- Link BG, et al: On stigma and its consequences: evidence from a longitudinal study of men with dual diagnoses of mental illness and substance abuse. J Health Soc Behavoir 1997;38(1):177-90,
- Mental Health. A Call for Action by World Health Ministers. https://www.who.int/mental_health/media/en /249.pdf adresinden 06.08.2019 tarihinde erişilmiştir.
- Jorm AF, Korten AE, Jacom PA, Christensen H, Henderson S: Attitudes towards people with a mental disorder: a survey of Australian public and health professionals. Aust N Z J Psychiatry 1999; 33:77-83.
- Özmen E ve ark. Psikiyatri dışı uzman hekimlerin ruhsal bozukluklar konusunda bilgi ve tutumları. Anadolu Psikiyatri Dergisi 2003; 4:5-12.
- Işık S. Psikiyatri ve psikiyatri dışı kliniklerde çalışan hekim ve hemşirelerin ruh sağlığı bozuk bireylere ilişkin görüşleri. Psikiyatri Hemşireliği Yüksek Lisans Tezi. İzmir, 2010. DEÜ.HSI. MSc.2003970047
- Bağ B. Sağlık personelinin ruhsal sorunları olan bireylere yönelik tutumlarının araştırılması. Elektronik Sosyal Bilimler Dergisi 2005; 3(11):107-27. URL: http:// www.e-sosder.com.
- Çamkuşu B. Zonguldak il merkezinde yaşayan bireylerin ruh hastalıklarına karşı tutumları. Hacettepe Üniversitesi Sağlık Bilimleri Enstitüsü Bilim Uzmanlığı Tezi. Ankara, 1997.
- Nordt C, Rossler W. and Lauber C. Attitudes of Mental Health Professionals toward People with Schizophrenia and Major Depression. Schizophrenia Bulletin 2006; 32: 709-14. https://doi.org/10.1093/schbul/sbj065