Birinci basamak sağlık hizmetlerinde alkol-madde kullanımı olan bireylere yaklaşım
Alkol ve madde kullanım bozukluğu, önlenebilir ve kronik hastalıklardır. Vücutta hemen her sistemde ciddi boyutta hasar gelişebildiğinden alkol ve madde ile ilişkili durumlar psikiyatrik bir hastalık olmanın ötesinde önemli bir halk sağlığı sorunu olarak bireyi ve toplumu tehdit etmektedir. Alkol ve madde kullanım bozukluğu olan bireylerin birçok komorbid tıbbi hastalığının olduğu, bu birlikteliğin prognozu olumsuz etkilediği bilinmektedir. Alkol-madde kullanımı olan bireyler; özellikle ergen, yaşlı, kadın, gebe gibi spesifik riskli gruplar bağımlılık geliştiğinde bireysel, ailevi, adli, sosyokültürel pek çok kaygı ve /veya engel nedeniyle çoğu zaman kullanımlarını ifade etmekten, ilgili uzmana tedavi başvurusunda bulunmaktan kaçınmaktadır. Birinci basamak sağlık çalışanlarının hizmet alanı her yaş, cinsiyet ve her semptomdaki riskli bireyi kapsamaktadır. Birinci basamağa bireylerin herhangi bir sebeple başvuru olasılığı diğer sağlık hizmetleri basamaklarına kıyasla daha yüksektir. Bu açılardan bakıldığında alkol-madde kullanım sorunu olan bireylere birinci basamakta koruyucu, destekleyici, tedavi edici yaklaşımların tartışılmaz önemi vardır.
Alkol ve maddenin riskli kullanım durumlarını, bağımlılığa giden süreçleri, eşlik etme olasılığı olan tıbbi durumları bilmek, birinci basamaktaki yetki ve etkinliğinin farkında olmak, stigmadan uzak bir yaklaşım gerekmektedir. Bu derlemede birinci basamak sağlık çalışanlarının mesleki pratiklerinde alkol-madde kullanımı sorununa yaklaşımları; birincil ve ikincil koruma hizmetleri kapsamında yapabilecekleri ile ilgili pratik bilgiler sunulması amaçlanmıştır.
Tam Metin
Bağımlılık bir maddenin zararlı sonuçlarına rağ-men o maddenin kullanılmaya devam edilmesi ile karakterize nörobiyolojik bir hastalıktır.(1) Önlenebilir ve kronik bir hastalık olan bağımlılıkta vücutta hemen her sistemde ciddi boyutta hasar gelişebilmekte, bu açıdan psikiyatrik bir hastalık olmanın ötesinde önemli bir halk sağlığı sorunu olarak bireyi ve toplumu tehdit etmektedir. Alkol ve madde kullanım bozuklukları yaygın olup bireyleri tıbbi destek arayışına sevk eden diğer hastalıklarla komorbiditesi fazladır. Alkol ve madde kullanım bozukluğu olan bireylerin genel popülasyona göre daha fazla sağlık hizmeti almaya ihtiyaç duymaları nedeniyle birinci basamağın, madde kullanım bozukluğu tedavisi için çok uygun olduğu düşünülmektedir.(2)
Alkol madde kullanımı olan bireyler; özellikle ergen, yaşlı, kadın, gebe gibi spesifik riskli gruplar bağımlılık geliştiğinde bireysel, ailevi, sosyokültürel pek çok kaygı ve engel nedeniyle çoğu zaman ifade etmekten, ilgili uzmana tedavi başvurusunda bulunmaktan kaçınmaktadır. Birinci basamak sağlık çalışanlarının hizmet alanı her yaş, cinsiyet ve her semptomdaki riskli bireyi kapsamaktadır. Riskli gruplar ilk madde kullanımından bağımlılık gelişene kadarki süreçte birinci basamak sağlık kurumlarına başta periyodik kontroller, akut gelişen semptomların yönetimi olmak üzere herhangi bir sebeple başvurmaktadırlar. Tanı konulmamış alkol-madde kullanım bozukluğu ile komorbid hastalıkları olan bireylerin komorbiditeleri nedeniyle de birinci basamağa başvurma ihtimalleri yüksektir.
Bu karşılaşmalar birinci basamakta hizmet veren çalışanlarla hastaların güvenli bir bağ kurma şansını artırmaktadır. Birinci basamakta kişiye ve ailesine birlikte hizmet verilmektedir. Tüm bu sebepler nedeniyle alkol madde kullanımının erken saptanması ve erken müdahale edilmesi konusunda birinci basamak sağlık çalışanlarının kritik ve eşsiz bir rolü vardır. Bu derlemede birinci basamak sağlık çalışanlarının mesleki pratiklerinde alkol-madde kullanımı sorununa yaklaşımları; birincil ve ikincil koruma hizmetleri kapsamında yapabilecekleri ile ilgili pratik bilgiler sunulmaya çalışılacaktır.
Bir maddenin riskli miktar, riskli süre ve riskli durumlarda kullanımı “riskli kullanım”; hastalık düzeyine ulaşmış olan alkol madde kullanımı ise “alkol-madde kullanım bozukluğu” olarak tanımlanmaktadır. Riskli kullanımının olduğu saptanan bireyler, alkol madde kullanım bozukluğu açısından araştırılmalıdır. ICD 10’da; alkol-madde zararlı kullanımı ve alkol- madde bağımlılık sendromu olarak iki ayrı klinik durum tanımlanmıştır. DSM-V’de; alkol-madde kullanımının hastalığa dönüşmüş aşaması, alkol-madde kullanım bozukluğu olarak tek başlık altında geçmektedir.
Alkol-Madde Kullanım Bozukluğu DSM-V Tanı Kriterleri:
- Niyet edilenden daha uzun süre, daha fazla miktarda kullanım
- Bırakmak, denetim altında tutmak için sürekli bir istek ya da sonuç vermeyen çabalar
- Elde etmek, alkol kullanmak ya da kurtulmak için çok zaman ayırma
- Kullanmak için yoğun arzu duyma
- Başlıca yükümlülüklerini yerine getirememe ile sonuçlanan yineleyici kullanım
- Kişilerarası sorunlar olmasına karşın kullanımını sürdürme
- Önemli toplumsal, mesleki, elenme-dinlenme etkinliklerinin bırakılması
- Yineleyici bir biçimde tehlikeli olabilecek durumlarda kullanım
- Bedensel ya da ruhsal bir soruna yol açtığı bilgisine karşın kullanımı sürdürme
- İstenen etkiyi sağlamak için daha fazla madde kullanımı (tolerans)
- Daha fazla miktarda kullanımla geçen çekilme (yoksunluk) semptomlarının ortaya çıkması
On iki aylık bir süre içinde, bu kriterlerden 2 veya daha fazlası varsa alkol madde kullanım bozukluğu olarak değerlendirilir.(3) Ülkemizde yapılan bir çalışmada pratisyen hekimlerin %91,1’inin aşırı alkol tüketiminin açık belirtilerini taşımayan riskli içicileri tanımanın zor olduğunu bildirdiği, sadece %20’sinin erkekler için, %28,1’inin kadınlar için düşük riskli alkol kullanım düzeylerini bildiği, alkol kullanım sorunlarını belirlemek üzere kullanılan tarama testlerininse pratisyen hekimlerce hiç bilinmediği ifade edilmiş, alkol kullanım bozukluğunun taranması amacıyla kullanılan biyokimyasal belirteçlerin bilinme sıklığı ise %25,2 olarak saptanmıştır.(4)
Alkol kullanımına yönelik taramanın önündeki engeller arasında zaman ve iş akışı kısıtlamaları gibi sistem düzeyindeki sorunlar, damgalama ile ilgili sorunlar ve klinisyenin bilgi eksikliği yer alır.(5) Klinisyenlerin günlük pratikte alkol-madde kullanımını araştırmaktan kaçındıkları bilinmektedir. Bununla birlikte hastaların doktorlardan alkol tüketimleri hakkında soru sormalarını beklediklerini bildiren çalışmalar mevcuttur.(6)
Birinci basamak sağlık hizmetlerine başvuran bireylerin alkol ve madde kullanım durumlarının saptanması; riskli kullanım / kullanım bozukluğunun tanınması
Bağımlılık hızla gelişen bir süreç değildir. Ergenlik döneminde ilk maddeyi kullanım ile tedaviye ilk başvuru arasında geçen sürenin 24-29 ay kadar olduğu saptanmıştır.(7) Aile hekimlerinin sağlık danışmanlığı ve erken tanıda önemli fırsatlara sahip olması, ciddi sağlık problemleri oluşmadan müdahalelerin zamanında yapılabilmesi açısından oldukça önemlidir.(8) Bu nedenle aile hekimlerinin önce alkol madde kullanım bozukluğu açısından risk altında olan bireyleri tanıması gerekmektedir (Tablo 1).
Alkol madde kullanım bozukluğu açısından risk altında olan bireyler:
Alkol-madde kullanımına ergenlikte özenme, örnek alma, sosyal aidiyet hissetme; erişkinlikte stresörlerinden kaynaklanan sıkıntının kendi kendine tedavisi amacıyla başlanabilir. Psikiyatrik semptomları saptanan bireyler, sosyal desteği zayıf olan/yalnız yaşayan bireyler, seks işçileri, bulaşıcı kronik hastalıkları olanlar, çatışmalı ilişkileri olan, sosyal desteği yetersiz kadınlar, gebeler ve yaşlılar, ailevi/finansal stresörleri olan bireyler alkol-madde kullanım bozukluğu açısından risk altındadır (Tablo 2). Ayrıca ön ergenlik dönemindeki olumsuz aile yaşantılarının, genç yetişkinlikte madde kullanımı ile ilişkisi vardır.(9)
Sigara içenlerde madde kullanma riski 8 kat fazla olduğu ve içilen sigara miktarı arttıkça riskin de arttığı bildirilmiştir.(10) Alkol-madde kullanımından önce çoğu ergenin sigara kullanmaya başladığı bilinmektedir. Bu bilgiler sigara içen ergenlerin alkol madde kullanımı açısından risk altında olduklarını, sigara içen ergenlerin alkol-madde kullanımı açısından değerlendirilmesi gerektiğini düşündürmektedir. Ancak ergenlerin sadece %35’inin birinci basamak hekimlerine madde kullanımlarını dile getirebildikleri bildirilmiştir.(11)
Yakın kaybı, yalnızlık, sosyal destek zayıflığı, finansal sorunlar gençlerde olduğu gibi yaşlılarda da risk faktörüdür. Erkeklerde 50-64 yaş aralığında, ayrı, boşanmış, dul, hiç evlenmemiş olanlarda, son bir yıl içinde depresyon geçirenlerde, işsizlerde ve bekar olanlarda bazı maddelerin kullanım riskinin olduğu bildirilmiştir.(12)
Ergenlerde alkol-madde kullanımına işaret edebilecek özellikler:
- İçe kapanma, odasından çıkmama
- Agresifleşme, ani değişen duygudurum
- Eve geç gelme, yalan söyleme, izinsiz para alma, sürekli ve uzun gizli konuşmalar
- Ev ve okuldan kaçma, nerede olduğunu söylememe
- Uykulu, uyuşuk hal; geç saatlere kadar uyanık kalma
- Hafıza, dikkat sorunları, okul başarısında düşme
- Hobilere ilgisinin azalması
- Öz bakımına dikkat etmeme
Alkol-madde kullanımından şüphe edilebilecek fiziksel özellikler:
- Vücut kokusunda değişiklik, iştah-kilo değişiklikleri
- Konjonktivada kızarıklık, göz bebeklerinde bü-yüme/küçülme
- Vücutta yaygın yaralar, morluk, lokal şişlikler
- Damar bölgelerinde enjektör izi, apse, skar oluşumu
Şüphelenilen kişide pratik bir tarama testi olan KESİ’nin (İng: CASE) uygulanması farkındalık ve bağımlılığın tespiti açısından çok değerli bir alt yapı hazırlar (Tablo 3) 
- KESİ dışında ASSİST, MAST, DAST-10, AUDİT de birinci basamakta tarama amaçlı kullanabilecek pratik testlerdir.
- Alkol-madde riskli kullanımı / alkol-madde kullanım bozukluğu olan bireylerin yönetimi
Alkol-madde kullanım sorunu olan bireylere yaklaşırken dikkat edilmesi gereken hususlar:
Alkol-madde öyküsü alırken yalnızca alkol-maddeye odaklanmaktan ziyade biyopsikososyal yaklaşım çerçevesinde kapsayıcı şekilde yaklaşılmalıdır.
- Hastaya alkol madde kullanımını sormaktan kaçınılmamalıdır.
- Hasta bu bilgiyi hekimi ile paylaşabileceğine, yasal açıdan bir sıkıntı yaşamayacağına dair cesaretlendirilmelidir.
- Sağlık çalışanları kendi olası stigmatizasyonunun farkında olmalıdır.
- Empatik olunmalıdır.
- Alkol-madde kullanımı için eleştirel, yargılayıcı, sorgulayıcı tutumdan kaçınılmalıdır.
- Hasta, değişim için motive edilmelidir. Değişimi desteklerken omnipotan tutumdan kaçınılmalı, hastanın sorumluluk alması sağlanmalıdır.
- Alkol-madde kullanımının kişi için fayda ve zararları empatik bir yaklaşımla sorulmalıdır.
- Kişinin alkol-madde kullanımına devam etme ve kullanımı bırakmak istememe ile ilgili kendi gerekçeleri empati ile dinlenmelidir.
- Sağlık çalışanı alkol madde kullanımı ile ilgili kendi gerçeklerini dikte eder dilden kaçınmalıdır.
- Alkol-madde kullanımının yaşamında ne gibi olumsuz etkilere yol açtığını kendisinin bulmasına fırsat verilmelidir.
- Güven ilişkisi, empatik dinleme ve anlaşıldığının yansıtılması sağlandıktan sonra hastayla tıbbi açıdan riskli alkol-madde kullanımını azaltmanın/durdurmanın tıbbi faydaları paylaşılmalıdır.
- Ergen ve ailesi ile ayrı ayrı ve bütüncül bir sistem olarak güven ilişkisi kurulmalıdır.
- Ergen ve ebeveyni düzenli ve daha sık kontrollere davet edilmelidir.
- Ebeveynlerdeki psikopatoloji, davranım sorunu ve aile içi çatışma, ergenin ihmal olasılığı gözden geçirilmelidir.
- Ailelerin öfke dışavurumu, baskıcı tutumu, ergen-ebeveyn çatışması ergenin alkol-madde kullanımına devam etmesine yol açar. Aileler bu konuda bilinçlendirilmelidir.
- Ergende sigara kullanımının alkol-madde kullanımını kolaylaştırabileceği unutulmamalıdır.
- Ergenler düzenli bir hayat, hobi edinme, kültür-spor faaliyetlerine teşvik edilmelidir.
Madde kullanım bozuklukları için önerilen çeşitli kanıta dayalı tedaviler, özellikle ilaçlar, aynı zamanda kısa müdahele birinci basamak ortamlarında uygulamak için uygundur.(13-15) Birinci basamakta alkol-madde kullanımına kısa müdahele yaklaşımı aşağıda ayrıntılandırılmıştır:
Birinci basamakta alkol-madde kullanımına kısa müdahele yaklaşımı
Alkol-madde kullanımı ile ilgili ‘Kısa Müdahale’ yaklaşımı birinci basamakta size uygulanabilir bir yol haritası sunar. Kısa müdahalenin 5 basamağı vardır.(15)
- Basamak: Kişinin sağlığı ile ilgili konular, alkol madde kullanımının sorgulanması
- Basamak: Alkol madde kullanım bozukluklarını tanımlama
- Basamak: Geri bildirim sağlanması
- Basamak: Değişim hakkında konuşma ve hedefleri belirleme
- Basamak: Kişinin izlemi ve destek verilmesi
Şekil 1’de Alkol-madde kullanımı için riskli grupta olan/ şüphe duyduğunuz bireyle veya rutin tarama amaçlı örnek görüşme ve yol haritası örneği verilmiştir: Anamnez, tarama testi, DSM-V eksenli görüşme, tetkik bulguları, olası fizik bulguların değerlendirilmesi sonucunda kişide alkol-madde riskli kullanımı saptanması halinde hasta bu riskli durum ve onun tıbbi sonuçları ile ilgili bilgilendirilmelidir.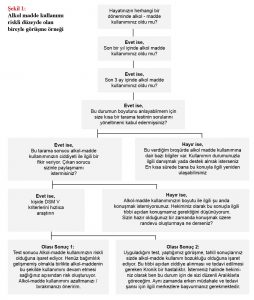
İstemesi halinde kişinin bu açıdan da takip edilmesinin önemi biyopsikososyal çerçevede açıklanmalıdır. Riskli durum, riskli ortam, riskli miktar ve sıklıkta kullanmayı azaltması / durdurması teklif edilmelidir Kişi düzenli ve daha sık şekilde görülmelidir. Anamnez, tarama testi, DSM-V eksenli görüşme, tetkik bulguları, olası fizik bulguların değerlendirilmesi sonucunda hastada alkol madde kullanım bozukluğu saptanması halinde;
Hasta psikiyatri uzmanı olan bir merkeze, mümkünse AMATEM polikliniklerine, bağımlılık rehabi litasyon merkezlerine yönlendirilmelidir. Hasta ve ailelerine danışmanlık hizmeti ile terapi desteği veren Yeşilay Danışmanlık Merkezi (YEDAM) de bağımlılık alanında hizmet veren önemli kurumlar arasında olduğu bilinmelidir. Alkol-madde kullanım bozukluğu saptanan hasta ile güven ilişkisi dahilinde yapılan görüşmeler ve takipler birinci basamakta da devam ettirilmelidir. Alkol-madde kullanım bozukluğu tedavisi gönüllülük ilkesine dayanır. Bununla birlikte alkol-madde kullanım durumu olan, ancak muhakeme kusuru olup tedavi almak istemeyen, kendisine ve etrafa zarar veren hastanın ailesi, ailesi yoksa resmi merciler bilgilendirilerek psikiyatri kliniği olan merkezlere yönlendirilmesi sağlanmalıdır.
Referanslar
- Goldstein RZ, Volkow ND. Drug addiction and its undelying neurobiological basis: neuroimaging evidence for the involvement of the frontal cortex. Am J Psychiatry. 2002;159(10):1642-52.
- Pilowsky DJ, Wu LT. Screening for alcohol and drug use disorders among adults in primary care: a review. Subst Abuse Rehabil. 2012;3(1):25-34.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (DSM-5®). 5th ed. Washington, D.C., American Psychiatric Publishing. 2013.
- Akvardar Y, Uçku R, Ünal B, Günay T, Akdede BB, Ergör G, Alptekin K, Tunca Z. Pratisyen hekimler alkol kullanım sorunları olan hastaları tanıyor ve tedavi ediyorlar mı? Turk Psik Derg. 2010;21(1):5-13.
- Anderson P, Wojnar M, Jakubczyk A, Gual A, Reynolds J, Segura L et al. Managing alcohol problems in General Practice in Europe: Results from the European ODHIN Survey of General Practitioners. Alcohol and Alcoholism. 2014; 49(5):531-9.
- Kääriäinen J, Sillanaukee P, Poutanen P, Seppä K. Opinions on alcohol-related issues among professionals in primary, occupational, and specialized health care. Alcohol Alcohol. 2001;36(2):141-6.
- Gövebakan R, Duyan V. Madde bağımlılığı ve aile. İstanbul, Yeni İnsan Yayınevi. 2015.
- Yıldız M, Sak Ö, Akpınar E. Periyodik sağlık muayenelerinde kanıta dayalı tıp uygulaması. Türkiye Klinikleri J Fam Med Special Topics. 2013; 4(5): 13-8.
- Gayman MD, Turner RJ, Cislo AM, Eliassen AH. Early adolescent family experiences and perceived social support in young adulthood. The Journal of Early Adolescence 2011; 31(6):880–908.
- Mete B, Şöyiler V, Pehlivan E. Prevalence of smoking and substance use in adolescents. Journal of Dependence 2020; 21(1): 64-71.
- McLellan AT, Meyers K. Contemporary addiction treatment: a review of systems problems for adults and adolescents. Biol Psychiatry. 2004;56(10):764-70.
- Yüncü Z. Mutlu E. Özel gruplarda alkol madde kullanım bozukluğuna yaklaşım ve tedavi. Psikiyatride Güncel. 2014; 4(2):194-203.
- Mauger S, Fraser R, Gill K. Utilizing buprenorphine-naloxone to treat illicit and prescriptionopioid dependence. Neuropsychiatr Dis Treat. 2014;10:587-98.
- Balhara YP. Time to include buprenorphine-naloxone combination in the WHO model list of essential medicines. J Opioid Manag. 2014; 9(4): 237.
- Drainoni ML, Farrell C, Sorensen-Alawad A, Palmisano JN, Chaisson C, Walley AY. Patient perspectives of an integrated program of medical care and substance use treatment. AIDS Patient Care STDS. 2014 ;28(2):71-81.