Birinci basamakta menstrüel düzensizliklere yaklaşım
Anormal uterin kanamalar (AUK) klinik pratikte en sık kar-şılaşılan jinekolojik yakınmalar arasında olup hayat boyunca kadınların %30’unu etkiler. AUK’ların yaklaşık 2/3’ü organik nedenlerle meydana gelir. Kalan 1/3’ü oluşturan disfonksiyonel uterin kanamalar (DUK) menarş sonrası en sık görülen kanama şikayetleri arasındadır. Tedavi edilmediği zaman derin anemi ve kalp yetmezliği gibi ciddi problemlere yol açabilir. Genital kanserlerde de ilk bulgu olarak karşımıza çıkabilen kanama patolojilerinin takip ve tedavisinin yapılmasında aile hekiminin rolü önemlidir. DUK bir ekartasyon tanısıdır. DUK’lar %90 oranında anovulatuvardır; %90’ı medikal tedavi ile tedavi edilebilir. Ovulatuvar kanamalar genellikle spontan iyileşir, medikal tedaviye dirençlidirler. DUK’da en çok kullanılan ajanlar progestinlerdir. Çoğu kombine oral kontraseptif (KOK), hormonal tedavi ve nonsteroid antienflamatuvar ilaçlar (NSAID) ile tedavi edilebilir. Aile hekiminin; menarştan menopoza kadar olan kadın hayatında en az birkaç kez karşısına çıkacak AUK’ı tanıması, ayırıcı tanısını ve ilk basamak tedavilerini yapması, hastaya farklı tedavi seçimleri ve tedavi planı sunması, hastayı uzun süren kanamalardan koruması, tekrarını önlemesi ve gerekli durumda ikinci-üçüncü basamak merkezlere göndermesi büyük önem taşımaktadır.
Tam Metin
Tanım-Epidemiyoloji
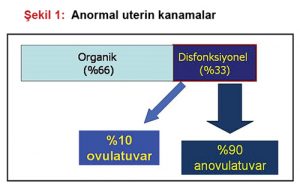
Anormal uterin kanamalar (AUK) klinik pratikte aile hekiminin sık karşılaştığı jinekolojik yakınmalar arasında olup hayat boyunca kadınların %30’unu etkiler.(1) AUK’un yaklaşık 2/3’ü organik nedenlerle meydana gelir. Kalan 1/3’ünü oluşturan disfonksiyonel uterin kanamalar (DUK), uterustan adet dışında oluşan, organik bir neden olmayan kanamaları ifade eder (Şekil 1).(2) Genelde hormonal sebeplerle meyda-na gelen anovulatuvar kanamalardır. Ancak ovulatuvar olan DUK da görülür. Tanı için organik bir neden, gebelik, sistemik bir hastalık varlığı olmamalıdır.
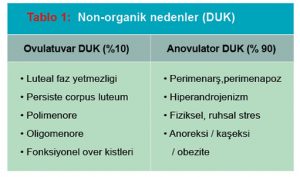
Kanama genellikle süre, miktar ve sıklık açısından fazladır (Tablo 1). Aile hekimine en sık başvuru, menstrüel kanamanın süre olarak uzun ve miktar olarak fazla olması olup, her yıl 30-49 yaş arası kadınların 20’de biri aile hekimlerine bu nedenle başvurmaktadır.(3) DUK, jinekolojik şikayetlerin %10-15’ini oluşturur. En fazla (%70) hormonal değişikliklerin görüldüğü perimenarşal (ilk adet olunan dönem) ve perime-nopozal dönemde ortaya çıkar. %30 kadar kısmı ise üreme döneminde (18-45 yaş) görülür. Ovulatuvar olanların oranı %10’dur ve bunlar genellikle üreme döneminde görülür. Anovulatuvar olanlar ise %90 oranında perimenarşal ve perimenopozal dönemde görülürler.
AUK için geniş kitlelerce kabul gören bir sınıflama sisteminin olmayışı nedeni ile FIGO, onkolojik evrelemelerde olduğu gibi AUK’da da pratik ve evrensel bir sınıflama sistemi geliştirmeyi hedeflemiştir. 2011 yılında 6 kıta ve 17’nin üzerinde ülkeden araştırmacıların desteği ile Fédération International de Gynécologie et d’Obstétrique (FIGO) tarafından reprodüktif çağda gebe olmayan kadınlarda AUK’da kullanılan terminolojiyi standardize etmek için PALM-COEIN (PALM = Polyp, Adenomyosis, Leiomyoma, Malignancy and Hyperplasia ve COEIN = Coagulopathy, Ovulatory Dysfunction, Endometrial, İatrogenic, Not Yet Classified) adında yeni bir sınıflama önerilmiştir. Bu sınıflamaya göre PALM grubu uterusun yapısal lezyonlarını içerirken, COEIN yapısal olmayan nedenlerden oluşmaktadır.(4,5)
Etyoloji
Normal şartlarda adet kanaması 21-35 gün aralıklarla olan, 30-80 gr kanama ile karakterli, 2-8 gün süren bir kanamadır. Siklusta sekretuar (postovulatuvar) faz genellikle sabit ve yaklaşık 14 günlük bir süreyi kapsar. Siklus patolojilerinde uzayan ya da kısalan faz preovulatuvar (proliferatif) fazdır ve tedaviler bu fazın düzenlenmesi prensibine dayanır. DUK’ta sebep genellikle hipotalamohipofizer aksta (en sık olarak perimenarşal ve perimenopozal dönem) ve hormonal salgılanmada meydana gelen bozukluklardır. Aksta meydana gelen bozukluklar sonucu östrojen ve progesteron arasında görülen dengesizlik sonucu kanama düzensizlikleri meydana gelir (Tablo 2). Koagulasyon defektleri, tiroid hormonlarındaki, endometriyumdaki, prostaglandinlerdeki bozukluklar da bu kanamalara yol açabilirler.
Tanımlar
Oligomenore: 35 günden daha uzun aralıklarla ortaya çıkan, folliküler fazın uzaması sonucu meydana gelen, genelde ovulatuvar kanamalardır.
Polimenore: 21 günden daha kısa süre ile olan, folliküler fazın kısalması ile karakterli, genellikle ovulatuvar kanamalardır.
Ovulasyon kanaması: Siklus arası kanama olup, ovulasyonu hemen takiben az miktardaki kanamadır. Nadiren miktarı adet kadar olabilir.
Premenstrüel lekelenme: Luteal faz yetmezliği ile (yumurtlama-ovulasyon sonrası, progesteron hakimiyeti olan dönem) oluşabilir. Progesteron yetersizliği neden olur.
Hipomenore: Menstrüel kanamanın az miktarda olmasıdır.
Hipermenore: Menstrüel kanamanın miktar olarak fazla olmasıdır, siklus süresi normaldir.
Menoraji: Menstrüel kanamanın süre olarak uzun olmasıdır.(5)
Metroraji: İrregüler aralıklarla oluşan kanamalardır.
Menometroraji: İrregüler aralıklarla oluşan, miktarca çok olan kanamalardır.
Östrojen (E) çekilme kanaması: Östrojenin ortamdan çekilmesine bağlı olan kanamalardır. Östrojen hormonunun kesilmesi, ameliyat sonrası (ooferektomi, over rezeksiyonu) kanamalar bu gruba girer.
Progesteron (P) çekilme kanaması: Progesteronun ortamdan çekilmesi ile olan kanamadır ve adet kanaması bu gruba dahildir.
Östrojen kırılma kanaması: Ortamdaki östrojenin azalması, endometriyumu besleyecek seviyede olmaması sonucu meydana gelir. Ortamda östrojen vardır ancak yetersizdir ve endometriyum yer yer dökülerek bu kanamalara yol açar. Bu tip kanama anovulatuvar kanama grubu içindedir.
Progesteron kırılma kanaması: Ovulatuvar kanamalardır. Ortamdaki progesteronun endometriyum için yetersiz olduğu bir durumdur. Premenstruel kanamalar bu kanamaya örnektir.
Atrofi kanaması: Postmenopozal dönemde olan kanamalardır ve endometriyumdaki yetersiz hormonal etkilenme sonucu meydana gelir.
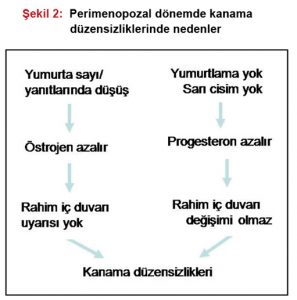
DUK’un sık rastlandığı durumlar; perimenopozal dönem (Şekil 2), perimenarşal dönem, obez olgular ve polikistik over sendromlu (PCOS) hastalardır. Bu kanamalarda temel mekanizma endometriyumun karşılanmamış östrojenle uyarılmasıdır. Sonuçta endometriyumda proliferasyon fazı uzun sürecek, endometriyum kalınlaşacak ve kanama düzensizlikleri başlayacaktır. Tanı, tedavi ve takipte geç kalınırsa, önce hiperplazi, sonra endometriyal kansere kadar değişebilen patolojiler ortaya çıkabilir.(6)
Tanı Yöntemleri
Hastalarda tanı koymak için öykü alınmalı ve fizik muayene yapılmalı (spekulum muayenesi ve bimanuel muayene dahil olacak şekilde), gebelik testi ve diğer endokrin testler, tiroid fonksiyon testleri, hemogram ve pıhtılaşma testleri, gerekli görüldüğünde ultrasonografi veya sonohisterografi, endometriyum biyopsisi (EB) (Tablo 3) ve histeroskopi yapılmalıdır. Kanamanın uterus kaynaklı olup olmadığı, gebelik varlığı, kanamanın türü ve ovulatuvar olup olmadığı birinci basamakta cevaplanması gereken sorular arasında mutlaka yer almalıdır.
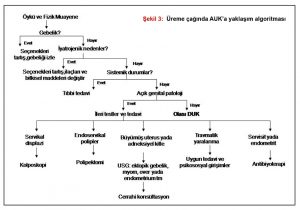
Özellikle 35 yaş üstü hastalarda endometriyum biyopsisi yapmadan tanı koymak doğru bir yaklaşım değildir. 35 yaş altındaki hastalarda iyi bir anamnez çoğu kez tanı koydurur. Ailede kanser olanlar, obez hastalar, diyabet ve hipertansiyonu olan, PCOS olan hastalarda küretaj yapmadan tanı koymak hatalıdır.(7) Üreme çağında AUK’a yaklaşım algoritması Şekil 3’de gösterilmektedir.
Ayırıcı Tanı
Bu kanamaların disfonksiyonel olup olmadığına karar vermeden önce organik patolojilerin dışlanması gerekmektedir. Dışlanması gereken durumlar gebelik (abortus, düşük tehlikesi, trofoblastik hastalıklar, ektopik gebelik vd), malignite (vajinal, servikal, endometriyal kanserler), servikal, endometriyal polipler, endometriyal hiperplaziler, myomlar, kan hastalıkları (kanama diyatezleri, AUK‘un %20 sini oluşturur), tiroid hastalıkları, rahim içi araç (RİA) varlığı (kayma, düşme, RİA’ya bağlı endometritler vd), genital enfeksiyonlar, vajinal, servikal travmalar, ülserler, serviks patolojileri ve ilaç kullanımıdır (kombine oral kontraseptifler (KOK), antipsikotik, antidepresanlar vd).
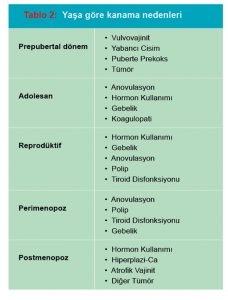
Hastanın yaşı, kullandığı ilaçlar ve kontraseptif yöntem, sistemik hastalıkları, kanama meyli ile ilgili geçmiş öyküsü, menopoz durumu ayırıcı tanıda yönlendirici olur. Hastanın yaşı, adet süresisiklus düzeni, kanama süresi, kanama miktarı, kullandığı ilaçlar ve kontraseptif yöntem, sistemik hastalıkları kaydedilmelidir. Hastanın kilosu, hematokrit-hemoglobin değeri de önemlidir. İleri yaşlardaki hastalarda aile hekimi için en büyük iki problem: kanseri ve hiperplaziyi ekarte etmektir. Hormonal tedaviye cevap vermeyen, kanaması fazla olan ve 35 yaşın üzerindeki her hastaya endometriyal örnekleme düşünülmeli ve bu nedenle hasta ikinci ya da üçüncü basamağa sevk edilmelidir.(7-9) Yine farmakolojik tedaviye cevap vermeyen 45 yaş altındaki kadınlarda da sevk düşünülmelidir.(9)
Tedavi
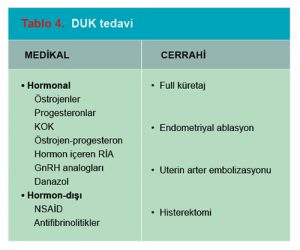
Aile hekimi için birinci basamakta hastaya sunulacak çok sayıda tedavi seçeneği mevcuttur. Tedaviye karar verirken hastanın yaşı, kanama düzeni ile ilgili beklentileri, hastanın çocuk isteği olup olmadığı ve kontrasepsiyon ihtiyacı göz önüne alınmalıdır. Tablo 4’de tedavi seçenekleri listelenmiştir. Ovulatuvar kanama düzensizliklerinde tedavi daha kolaydır. Premenstrüel kanama leke tarzında az miktarda ise tedavi gerekmeyebilir. Kanama miktarı fazla ise progesteronlar birinci basamakta tercih edilebilir.
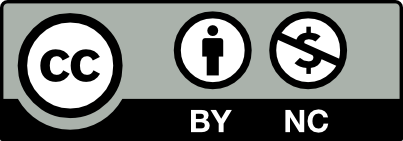
Ovulasyon kanaması genellikle midsiklusta az leke gibi, nadiren adet tarzında olur. Bilgilendirme ve takip yeterlidir. Siklusun süre ve miktar değişiklikleri ile ilgili kanamalarında siklik tedavi (E takiben E+P, KOK…) uygundur (Şekil 4). Kontrasepsiyon ihtiyacı da olan kadınlarda KOK iyi bir seçenektir. Kombine oral kontraseptifler (KOK), kanama miktarını azaltıcı ve düzenli siklus sağlayıcı bir etki gösterirler. Ancak aile hekiminin KOK verilecek hastalarda yaş, sigara kullanımı, karaciğer patolojileri, geçirilmiş tromboembolik olay öyküsüne dikkat etmesi, özellikle 35 yaş üstü sigara içen hastalarda tromboemboli riskini göz önüne alması gerekir.
Anovulatuvar kanamalarda ilk amaç kanamayı durdurmak, sonra da tekrarlamasını engellemek ve siklusu düzenlemektir. Akut kanama tedavisinde en doğru iş probe küretaj (PC) ile kavitenin temizlenmesi ve alınan parçaların da patolojik incelemeye gönderilmesidir. Ultrasonografide endometriyum ince ise, PC sırasında az parça gelmişse, çok uzun süren kanamalarda ilk önce E vererek endometriyum düzenlenir. Sonra kanamanın düzenlenmesi ve siklus oluşturulması için P ile devam edilir. DUK çoğunlukla karşılanmamış E etkisine bağlı olduğundan P tedavileri hem ka-namayı durdurur, hem de E’nin endometriyum üzerindeki olumsuz etkilerini antagonize eder, senkron dökülme sağlar. En az 12-14 gün süre ile verilmelidir.
Kanama miktarının durumu, patolojik bulgulara göre bazen siklusun 5-26 günleri arasında verilen P tedavileri gerekli ve etkili olabilir. Progesteron salgılayan rahimiçi sistemler (Mirena) kanama kontrolünde iyi bir seçenektir. Danazol veya GnRH analogları da tedavide kullanılmakla beraber yan etkileri ve maliyetleri dolayısı ile kadın hastalıkları ve doğum uzmanları aracılığı ile kullanılması uygundur. Antifibrinolitik ajanlar (traneksamik asit) ve NSAID grubu ilaçlar da kanama azaltıcı olarak kullanılabilirler.(2,8,9) Anemi varlığında hastaya demir preparatları verilmesi gereklidir. Tedavide kanama yoğunluğunun azaltılması, menstrüel düzensizliğin ve hiperplazinin önlenmesi, aneminin iyileştirilmesi, hayat kalitesinin yükseltilmesi ve anksiyetenin giderilmesi amaçlanır.
Takip
Aile hekimi tedavinin takibinde önemli bir rol üstlenmelidir. Medikal tedavi düşünülüyorsa, genellikle 3-6 ay süre ile hormonal tedavi yapılmalı, sonrasında muayene, siklus düzeni kontrolü, gerekiyorsa ultrasonografi ile endometriyal kalınlık kontrolü ve probe küretaj ile takip yapılmalıdır. Mevcut sistemik hastalık durumunda sistemik hastalıkların tedavisi, hormonal tedaviden cevap alınmasını kolaylaştıracak ve operasyon yapılmadan sonuca ulaştıracaktır. Operasyon kararı ve tavsiyesi yapılmadan önce, hastanın çocuk isteği olup olmadığı, fertil dönemde olması gibi durumlar değerlendirilmelidir.(10,11)
Tedavi yapılmayan kanamalarda, endometriyal hiperplazi, endometriyal kanser, derin anemi, taşikardi, kardiyak yetmezlik gibi problemler ortaya çıkabilir. Hormonal tedaviye cevap alınamayan çok az sayıdaki (yaklaşık % 5) vakada operasyon gerekebilir. Aile hekimi bu durumlarda da hastanın takibi ve tedavisinde destek olmalıdır.
Referanslar
- Farrukh JB, Towriss K, McKee N. Abnormal uterine bleeding: Taking the stress out of controlling the flow. Can Fam Physician 2015;61(8):693–7.
- Telner DE, Jakubovicz D. Approach to diagnosis and management of abnormal uterine bleeding. Can Fam Physician 2007;53(1):58–64.
- Vessey MP, Villard-Mackintosh L, McPherson K, Coulter A, Yeates D. The epidemiology of hysterectomy: findings in a large cohort study. Br J Obstet Gynaecol 1992; 99(5): 402-7.
- Munro MG, Critchley HO, Broder MS, Fraser IS; FIGO Working Group on Menstrual Disorders. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductive age. Int J Gynaecol Obstet 2011;113(1):3-13.
- Whitaker L, Critchley HOD. Abnormal uterine bleeding. Best Pract Res Clin Obstet Gynaecol 2016;34:54–65.
- Apgar BS, Kaufman AS, George-Nwogu U, Kittendorf A, Arbor A. Treatment of menorrhagia. Am Fam Physician 2007;75(12):1813-9.
- Heavy menstrual bleeding. National Collaborating Centre for Women’s and Children’s Health. Commissioned by the National Institute for Health and Clinical Excellence. 2007RCOG. https://www.ncbi.nlm.nih.gov/books/NBK56536/ adresinden 11.10.2019 tarihinde erişilmiştir.
- Guidelines for the management of abnormal uterine bleeding. SOGC CLINICAL PRACTICE GUIDELINES 2001. https://www.jogc.com/article/S0849-5831(16)31463-X/pdf adresinden 11.10.2019 tarihinde erişilmiştir.
- Heavy Menstrual Bleeding – Care Pathway and Referral Criteria. https://www.oxfordshireccg.nhs.uk/professional-resources/documents/clinical-guidelines/gynaecology/guidelines-for-heavy-menstrual-bleeding-primary-care-pathway.pdf adresinden 5.01.2020 tarihinde erişilmiştir.
- Marjoribanks J, Lethaby A, Farquhar C. Surgery versus medical therapy for heavy menstrual bleeding. Cochrane Database Syst Rev 2006;(2):CD003855.
- Wouk N, Helton M. Abnormal uterine bleeding in premenopausal women. Am Fam Physician 2019;99(7):435-43.