Aile hekimlerinin ‘kırılganlık’ bilgi düzeylerinin değerlendirilmesi; Kesitsel bir çalışma
Giriş: Kırılganlık 65 yaş üstü bireylerde yaşam kalitesini olumsuz yönde etkileyen, fiziksel inaktiviteden immobiliteye kadar şekillenebilen, kognitif bozuklukları da etkileyebilen bir sendromdur. Genel olarak semptomları; yürüme hızında yavaşlama, istemsiz kilo verme, iştah azalması, vücut kitle indeksinde (VKİ) azalama, kas gücünde azalma, fiziksel aktivite yaparken yetersizlik hissi, halsizlik, yorgunluk, kognitif fonksiyonlarda bozulma, hafıza kayıpları olarak sıralanabilir. Kırılganlık geri döndürülebilir bir durumdur ancak fark edilmediği takdirde immobilite ve ölümle sonuçlanabilir. Kırılgan yaşlının tespitinde Kapsamlı Geriatrik Değerlendirme (KGD) önemlidir. Çalışmanın amacı Erzincan ili genelinde çalışan aile hekimlerinin kırılganlık bilgi düzeylerinin tespit edilmesidir.
Yöntem: Araştırma kesitsel bir anket çalışmasıdır. Erzincan ili genelindeki görev yapan 73 Aile Hekimliği (AH) biriminde aktif olarak çalışan aile hekimlerinin en az %80’ine ulaşılması hedeflenmiştir. Hazırlanan anket formu katılımcılara araştırmacılar tarafından yüz yüze uygulanmıştır. Çalışma için Erzincan Klinik Araştırmalar Etik Kurul onayı alınmıştır. Veri analizi için SPSS 23 istatistik programı kullanılmıştır.
Bulgular: Kırılganlık anket formu 58 aile hekimine uygulanmıştır. ‘Kırılganlık’ deyince aklınıza ilk gelen kelime sorusuna doğru yanıt verenlerin oranı %12,1’dir. KGD ile ilgili katılımcıların %74,1’i (n:43) kendini yeterli görmediklerini, %70,7’si (n:41) ise KGD’ye yönelik eğitim almak istediklerini belirtmişlerdir. Evde ziyaret ettikleri hastaları kırılganlık açısından değerlendirip değerlendirmediklerine yönelik soruya %38,2 oranında evet cevabını vermişlerdir.
Sonuç: Erzincan İli genelinde hizmet veren aile hekimlerinin ‘kırılganlık’ bilgi düzeylerinin artırılması gerektiği söylenebilir. Elde edilen veriler ışığında aile hekimlerine yönelik ‘kırılganlık’ ve KGD ile ilgili eğitimlerin düzenlenmesi önerilebilir. Mezuniyet öncesi eğitim ve hizmet içi eğitimlerde ‘kırılganlık’ ve KGD’ye yer verilmelidir.
Tam Metin
Giriş
Türkiye’de nüfus yapısındaki değişimlere bakıldığında, zamanla genç nüfus yapısından yaşlı nüfus yapısına doğru geçişin olduğu görülmektedir. Ülkemizde 2014 yılında %8 olan 65 yaş ve üstü nüfusun 2019 yılında %9,1 seviyesine çıktığı, böylelikle yaşlı nüfusun son beş yılda %21,9 arttığı belirlenmiştir. Türkiye İstatistik Kurumu’nun (TÜİK) nüfus projeksiyonlarına göre 65 yaş ve üstü nüfus oranının 2023 yılında %10,2, 2030 yılında %12,9, 2040 yılında %16,3 ve 2060 yılında %22,6 olacağı öngörülmektedir.(1) Diğer bir çalışmada ise doğuşta yaşam beklentisi son 40 yıllık dönemde kadınlar için 7 yıl; erkekler için ise 5 yıl artarak sırası ile 81 ve 78 yıla yükselmiş olup, 2050 yılında her beş kişiden birinin 60 yaşın üzerinde olması beklenmektedir.(2) Nüfusun yaşlanması ile birlikte bu nüfusu yakından ilgilendiren sağlık durumları da sağlık hizmetinde öncelik kazanmaktadır.(2,3)
Nüfusun yaşlanmasıyla birlikte ‘kırılganlık’ kavramı da önem kazanmaktadır. ‘Kırılganlık’, düşkünlük (frailty) olarak da ifade edilen, yaşam kalitesini olumsuz yönde etkileyen bir durumdur. Kırılganlık, 65 yaş üstü hastalarda hafif fiziksel inaktiviteden immobiliteye kadar geniş bir yelpazede şekillenebilen, kognitif bozuklukları da belirli seviyelerde etkileyebilen bir sendromdur.(4) Genel olarak semptomları; yürüme hızında yavaşlama, istemsiz kilo kaybı, iştah azalması, Vücut Kitle İndeksi’nde (VKİ) azalma, kas gücünde azalma, fiziksel aktivite yaparken yetersizlik hissi, halsizlik, yorgunluk, kognitif fonksiyonlarda bozulma, hafıza kayıpları olarak sıralanmaktadır.(5,6)
Kognitif fonksiyonlarda bozulmanın tanı kriterleri içerisinde yer alması ile ilgili tam bir fikir birliği sağlanamamakla birlikte genel görüş kognitif fonksiyonların değerlendirilmesi gerektiği şeklindedir.(7) Kırılganlık; kırılganlık öncesi dönem, kırılganlık dönemi ve şiddetli kırılganlık dönemi olarak üç dönemde sınıflandırılmış, dönemlere ait farklı semptomlar tanımlanmıştır.(8)
Kırılganlık başlangıç aşamasında fark edildiği takdirde gerekli egzersiz aktiviteleri ve nutrisyon desteği ile geri döndürülebilir bir durumdur. Ancak fark edilememesi durumunda immobilite ve mortaliteye kadar ilerleyen daha ciddi sorunlara sebep olabilir.(9) Kırılgan hastanın tespitinde kapsamlı geriatrik değerlendirme (KGD) önemlidir.(10) KGD için özel bir şikayet varlığı beklenmemeli, 65 yaş üstü bireylerle herhangi bir karşılaşma fırsat olarak görülmeli ve bu bireyler değerlendirilmelidir.
Ülkemizde Aile Sağlığı Merkezi’nde (ASM) çalışan aile hekimleri tıp eğitimi sonrasında pratisyen hekim ünvanı kazanan hekimler ile uzmanlık sınavı sonucunda Aile Hekimliği Uzmanlık eğitimini tamamlayıp ASM’de çalışan Aile Hekimliği Uzmanları (AHU)’ndan oluşmaktadır.(11) Araştırmanın amacı Erzincan ili genelinde çalışan aile hekimlerinin kırılganlık bilgi düzeylerini tespit etmek ve ileride kırılganlık ile ilgili tasarlanacak çalışmalar için ön veri toplamaktır. Böylelikle kırılgan yaşlı hastaların Erzincan genelinde daha kapsamlı ve iyi hizmet almasını sağlamak hedeflenmektedir.
Yöntem
Araştırma kesitsel bir anket çalışmasıdır. Araştırmanın evreni Erzincan ili genelinde ASM ve Toplum Sağlığı Merkezleri (TSM)’nde aktif olarak birinci basamak hizmeti veren 73 aile hekimi olup, en az %80’ine ulaşılması hedeflenmiştir. Anketin uygulaması için aile hekimliği birimlerine ve toplum sağlığı merkezlerine telefonla ulaşılıp randevu alınmıştır. Anket araştırmacılar tarafından gönüllü olan aile hekimlerine 1 Nisan 2017 ile 1 Ekim 2017 tarihleri arasında yüz yüze uygulanmıştır. Çalışmaya katılmak istemeyenler veya kabul edip anketin tamamına cevap vermek istemeyen/veremeyen hekimler anket çalışmasına dahil edilmemiştir.
Araştırma için Erzincan Klinik Araştırmalar Etik Kurul onayı (28/03/2017 tarihli 3/09 sayılı karar) alınmıştır. Çalışmamızda kullanılan anket formu demografik özellikler ile kırılganlık ve KGD ile ilgili farkındalık ve bilgi düzeyini ölçen 12 sorudan oluşmaktadır. Anket soruları araştırmacılar tarafından hazırlanmış ve daha sonra kapsam değerlendirmesi için 8 AHU’dan görüş alınmıştır. Alınan geribildirimler doğrultusunda anket formuna son şekli verilmiştir. Çalışmanın istatistiksel analizi için SPSS 23 programı kullanılmıştır. Kategorik değişkenler için ki-kare testi, sürekli değişkenleri kıyaslamak için ise student-t test kullanılmıştır. Parametrik test varsayımları karşılanmadığında non–parametrik eşdeğerleri kullanılmıştır. İstatistiksel olarak anlamlı kabul edilebilmesi için p<0,05 olması kararlaştırılmıştır.
Bulgular
Çalışmamıza 58 (%79,45) aile hekimi katkı sunmayı kabul etmiştir. Ankete katılan hekimlerin 8’i AHU, diğerleri pratisyen aile hekimleriydi. Anket formuna verilen cevaplar değerlendirilmiş ‘kırılganlık deyince aklınıza ilk gelen kelime hangisidir?’ sorusuna %53,4 (n:31) oranıyla ‘frajilite’ yanıtının verildiği belirlenmiştir (Tablo 1). Ayrıca, kırılganlık tanı kriterlerine doğru yanıt veren aile hekimi olmamıştır. ‘Kırılgan hasta yönetiminde kendimi yeterli hissediyorum’ diyenler %33,8 (n:19), kırılganlık ile ilgili yeterli eğitimi olduğunu düşünenler ise %20,7 (n: 12) olarak saptanmıştır. Katılımcıların %74,1’i (n:43) kendini KGD ile ilgili yeterli görmemekteydi. Bunun yanında, katılımcıların %70,7’si (n:41) KGD ile ilgili düzenlenecek eğitimlere katılmayı istediklerini belirtmişlerdir.
AHU’ların %87,5’i eğitim ihtiyacını belirtirken, pratisyen hekimlerde bu oran %69,4 idi. KGD yapmak için kendini yeterli hissetmeyenler ile bu konuda eğitim yapılmasını isteyenler arasında istatistiksel olarak anlamlı bir ilişki saptanmıştır (p=0.025). ‘Evde ziyaret ettiğiniz hastaları kırılganlık açısından değerlendirir misiniz?’ sorusuna %38,2 (n:22) oranında evet cevabı verilmiştir. ‘Kırılgınlıktan şüphelendiğinizde neleri değerlendirirsiniz?’ sorusuna ‘kemik dansitometrisi’ %57,1 oranıyla en yüksek verilen cevap olmuştur (Tablo 2). ‘KGD’yi hangi yaş aralığındaki kişilere uygularsınız?’ sorusuna %46,6 oranında 65 yaş üstü cevabı verilmiş olup, %34,6 oranında yaş sınırı gözetmem seçeneği işaretlenmiştir.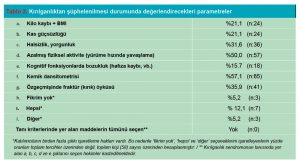
Tartışma
Kırılganlığın çok boyutlu değerlendirilmesi ve erken tanısı yaşlı sağlığını korumak için önemlidir.(12,13) Yaşlı bireylerde kırılganlığın toplumdaki ölüm nedenleri arasında organ yetmezlikleri, kanser, demans gibi hastalıkların önünde yer aldığı belirtilmektedir.(3) Bunun yanında, erken tanımanın gecikmesi durumunda kırılganlığın ilerlediği ve hastaneye yatış oranının arttığı da belirtilmiştir.(14) Kırılganlığın genel semptomları; istemsiz kilo kaybı, motor ve kognitif fonksiyonlarda yavaşlama (yürüme hızında yavaşlama, kas güçsüzlüğü), halsizlik, yorgunluk olup, şüphelenilen hastada bu semptomlar sorgulanmalıdır.(10)
Kırılganlığı tanımanın ve doğru tanımlamanın yaşlılarda ölüm, plansız hastane başvuruları ve bakımevlerine başvurularla doğru orantılı olduğu belirtilmiştir.(15) Kırılganlık sürecinin iyi yönetilmesi sonucunda yaşlı bireyler günlük yaşam aktivitelerini sürdürebilmekte, fonksiyonel bağımsızlıklarını koruyabilmekte ve yaşam kalitelerinin artması sağlanabilmektedir.(16) Belirtilen nedenlerden dolayı kırılganlığın erken dönemde tanınması, evrelenmesi ve uygun tedavi süreçlerinin planlanması önem arz etmektedir.(17)
Çalışmamızda, aile hekimlerinde kırılganlığın çağrıştırdığı ilk kelimenin en çok ‘frajilite’ olması, beklenen cevap olan ‘kırılganlık/düşkünlük (frailty)’ oranının sadece %12,1 olması önemli bulgulardandır. Ayrıca, katılımcıların yaklaşık yarısı yaşlı bir hastada kırılganlıktan şüphelendiğinde kemik dansitometrisi ile değerlendireceğini belirtmiş, katılımcılardan kırılganlığın semptomlarını tam olarak cevaplayan çıkmamıştır. Çalışmamızın sonuçları birinci basamakta görev yapan aile hekimlerinin kırılganlığı tanımlamak ve tanı koymak için yeterli bilgiye sahip olmadığını göstermektedir. Bilgi düzeyleri açısından pratisyen hekimler ile aile hekimliği uzmanları arasında anlamlı fark olup olmadığını saptamak için çalışmamızda yeterli sayıda AHU bulunmamaktadır.
AHU’ların bilgi düzeylerinin yeterli olup olmadığı için daha çok AHU’nun katılacağı çalışmaların yürütülmesi önerilebilir. Ayrıca, hizmet içi eğitimler için ihtiyaç analizlerinin yapılması, içeriğinin ve uygun eğitim yöntemlerinin belirlenmesi, program değerlendirme yöntemlerinin geliştirilmesine yönelik çeşitli uzman panelleri, tartışma oturumları planlanması önerilebilir.
Türkiye İstatistik Kurumu’nun verilerine göre yaşlı nüfus son beş yılda %21,9 artmış bulunmaktadır.(18) Yaşlılık oranı arttıkça kırılganlığın görülme sıklığı da artmaktadır. Kırılganlığın yaşla birlikte prevalansına baktığımızda; 75 yaş ve üzerinde %20-30 oranında görülmekte iken, 85 yaş ve üzerindekilerde %30-45’e kadar çıktığı belirtilmektedir.(17,19) Türkiye’de yapılan bir tez çalışmasında 65 yaş üzeri bireylerde %13,1’inin hafif kırılgan, %10’unun orta kırılgan ve %13,1’inin ise şiddetli kırılgan olduğu belirtilmiştir.(20)
Kars’ın kırsal bölgelerinde yapılan bir çalışmada ise toplumda 65 yaş üstü bireylerde kırılganlık düzeyi %7,1, kırılganlık öncesi dönem oranı ise %47,3 olarak saptanmıştır.(21) O’Caoimh ve ark. yaptığı metaanalizde Avrupa’da 65 yaş üzerindeki genel populasyonda kırılganlık oranı en düşük % 3,7 (Norveç) ile en yüksek oran olan %41,5 (Irlanda) arasında çeşitli farklılıklar göstermekte olduğu belirlenmiştir.(22) Birinci basamak sağlık merkezlerinde yürütülen bir çalışmada ise kırılganlık öncesi dönem prevalans oranı %35,7, kırılganlık oranının ise %29,4 olduğu belirlenmiştir.
Kırılganlığın prevalansına yönelik çalışmalardaki sonuçların çeşitliliği tanımlamada kullanılan farklı enstrümanlar ve çalışmaların farklı yaş aralıklarındaki sonuçların paylaşılmış olması ile açıklanabilir. Bu bilgiler aile hekimlerinin azımsanmayacak oranda kırılgan bir nüfusu yönetebilmesi gerektiği gerçeğini önümüze sermektedir. Dolayısıyla, çalışmamızın sonuçlarından olan aile hekimlerinin kırılganlık yönetiminde kendilerini yaklaşık 3’te 2 oranında yeterli hissetmemeleri daha da önem arz etmiştir. Bu oranın, birinci basamakta kırılganlığın tanınmasında önemli rol oynaması beklenen aile hekimleri için oldukça yüksek olduğu söylenebilir.
Erken tanı için literatürde başka envanterler de olmakla birlikte KGD birinci basamakta bütüncül ve kapsamlı değerlendirme için yeterli olmaktadır.(23) KGD yaşlıların fonksiyonel, mental ve sosyal değerlendirmelerini içerir. Bu değerlendirmelerde; hastanın ekonomik durumu, bakım vereni ile ilişkisi, kimlerle yaşadığı ve sosyal çevresi de ele alınır. KGD’de kırılganlığın risk faktörlerinin değerlendirilmesinin yanı sıra multimorbidite yönetimi, polifarmasi yönetimi ve koruyucu uygulamaları da içerir.(24) Kırılganlığa yönelik kursların hasta, hasta yakını ve hekimlerinin karar verme süreçlerini olumlu yönde etkilediği belirtilmiştir.(14)
Çalışmamızda, katılımcıların %74,1’i (n:43) kendilerini KGD ile ilgili yeterli görmemekteydi. Bunun yanında, katılımcıların %70,7’si (n:41) KGD ile ilgili düzenlenecek eğitimlere katılmayı istediklerini belirtmişlerdir. Aile hekimlerinin bu farkındalıkları ve isteklerinin fırsat olarak değerlendirilmesi ve gerekli hizmet içi eğitimlerin ilgili birimlerce düzenlenmesi önerilir.
Çalışmamızın sonuçlarının genel bir değerlendirmesini yaptığımızda, aile hekimlerinin çoğunun pratisyen hekim (%86,2, n:50) olması nedeniyle mezuniyet öncesi tıp eğitiminde kırılganlığa önem verilmesi, uygun içerik ve eğitim yöntemlerinin, program değerlendirme yaklaşımlarının belirlenmesi gerekliliği sonucuna varılabilir. Ulusal Çekirdek Eğitim Programı-2014’te (UÇEP 2014) kırılganlık veya KGD ile ilgili ayrı bir başlık bulunmamakla birlikte, sağlıklılık durumu başlığı altında ‘yaşlı sağlığı’ yer almaktaydı.(11,24) Ulusal Çekirdek Eğitim Programı-2020’de (UÇEP-2020) ise Davranışsal, Sosyal ve Beşeri Bilimler (DSBB) ana durumlarından olan ‘yaşlılık’ ana durumunun alt durumlarından biri olarak ‘kırılganlık’ tanımlanmıştır.
Ayrıca, UÇEP-2020’de sağlıkla ilgili tüm süreçlerde bütüncül (biyo-psiko-sosyal) yaklaşımın benimsenmesi vurgulanmaktadır.(24) Bunun yanında, Avrupa Aile Hekimleri Derneği (WONCA Europe) tarafından tanımlanan ve 2011 yılında revize edilen aile hekimliğinin temel yeterlilikleri; ‘özgün sorun çözme becerileri’, ‘kapsamlı yaklaşım’, ‘kişi merkezli yaklaşım’, ‘toplum yönelimi’, ‘bütüncül yaklaşım’ ve ‘birinci basamak yönetimi’ adı altında 6 ana başlıkta toplanmıştır. Ayrıca, 6 ana başlığın 12 alt başlığı tanımlanmış olup, bunlardan biri de 2011’de eklenen ‘hastanın güçlendirilmesini destekler’ alt başlığıdır.(25,26)
Yukarıda sıralanan yetkinlikler ve yaklaşımlar çerçevesinde aile hekimlerinin yaşlı sağlığının, dolayısıyla kırılganlığın değerlendirmesinde rol alması gerektiği söylenebilir.
Çalışmamızın kısıtlılıkları arasında; AHU sayısının yetersizliği nedeniyle sonuçların pratisyen hekim ve uzman hekimler arasında karşılaştırmaların yapılamaması, aile hekimliği birimlerinde görev alan diğer sağlık profesyonellerinin (hemşire, fizyoterapist, vb.) çalışmaya dahil edilmemesi, nitel değerlendirmelere yer verilmemiş olması sıralanabilir.
Sonuç
Çalışmamız aile hekimlerinin kırılganlığı nasıl kavramsallaştırdıklarına dair fikir vermektedir. Ayrıca, aile hekimlerinin kırılganlık bilgi düzeylerinin yeterli olmadığı sonucu da ortaya çıkmaktadır. Elde edilen veriler ışığında aile hekimlerine yönelik ‘kırılganlık’ ve KGD ile ilgili hizmet içi eğitimlerin düzenlenmesinin gerekliliği söylenebilir. UÇEP-2020’de de önerildiği üzere mezuniyet öncesi tıp eğitiminde ve sürekli mesleki gelişim kapsamında planlanan aile hekimlerine yönelik hizmet içi eğitimlerde ‘kırılganlık’ ve KGD’ye önemle yer verilmelidir. Birinci basamakta görev yapan sağlık profesyonellerinin ‘kırılganlık’ ve KGD ile ilgili farkındalığı, bilgi düzeyleri ve uygulamalarına yönelik geniş kapsamlı, çok merkezli çalışmalara ihtiyaç duyulmaktadır.
Çıkar çatışması: Yazarlar herhangi bir çıkar çatışması bildirmemektedirler.
Maddi destek: Araştırma için alınmış finansal destek ve bağış yoktur.
Referanslar
- TUİK: İstatistiklerle yaşlılar, 2019. https://data.tuik.gov.tr/Bulten/Index?p=Istatistiklerle-Yaslilar-2019-33712 adresinden 11/11/2020 tarihinde erişilmiştir.
- Koç İ, Özgören A, Şirin H. Türkiye’de yaşlıların yaşam kalitesi ve aile yapısının yaşlıların yaşam kalitesine etkisi. Türkiye’de Doğurganlık, Üreme Sağlığı ve Yaşlılık, Türkiye Nüfus ve Sağlık Araştırması 2008 İleri Analiz Çalışması’nda. Ankara, Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü, S.B. Ana Çocuk Sağlığı ve Başbakanlık Devlet Planlama Teşkilatı ve TÜBİTAK. 2010:231-83.
- Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü. 2013 Türkiye Nüfus ve Sağlık Araştırması İleri Analiz Çalışması. Ankara, Hacettepe Üniversitesi Nüfus Etütleri Enstitüsü, T.C. Kalkınma Bakanlığı ve TÜBİTAK. 2013:2-3.
- Yaman H, Yaman A. Aile Hekimliğinde düşkünlük: Tanısı ve yönetimi. Ankara Med J 2015;15(2):89-95.
- Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci 2001; 56:146-56.
- Keevil VL, Romero-Ortuno R. Ageing well: a review of sarcopenia and frailty. Proceedings of the Nutrition Society 2015; 74:337–47.
- Leheudre MA, Woods AJ, Anton S, Cohen R, Pahor M. Frailty clinical phenotype: a physical and cognitive point of view. Nestle Nutr Inst Workshop Ser 2015; 83:55–63.
- Ng TP, Feng L, Larbi A. Frailty in older persons: Multisystem risk factors and the Frailty Risk Index (FRI). JAMDA 2014;15(9):635-42.
- Barreto PS, Greig C, Ferrandez A. Detecting and categorizing frailty status in older adults using a self-report screening instrument. Archives of Gerontology and Geriatrics 2012;54: 249–54.
- Savaş S, Akçiçek F. Kapsamlı geriatrik değerlendirme. Ege Journal of Medicine 2010;49(3):19-30.
- T.C. Sağlık Bakanlığı Aile Hekimliği Uy. Yönetmeliği. 2016. https://www.mevzuat.gov.tr/mevzuat?MevzuatNo=17051& MevzuatTur=7&MevzuatTertip=5 adresinden 30/04/2020 tarihinde erişilmiştir.
- Gobbens RJ, Luijkx KG, Wijnen-Sponselee MT, Schols JM. Toward a conceptual definition of frail community dwelling older people. Nursing Outlook 2010;58(2):76-86.
- de Vries NM, Staal JB, van Ravensberg CD. Outcome instruments to measure frailty: A systematic review. Ageing Research Reviews 2011; 10(1):104–14.
- Gill TM, Gahbauer EA, Allore HG. The role of intervening hospital admissions on trajectories of disability in the last year of life: prospective cohort study of older people. BMJ 2015;350:h2361.
- Hamilton W, Round J. Identifying frailty in primary care. BMJ 2017;358:j4478.
- Strandberg TE, Pitkala KH. Frailty in elderly people. Lancet 2007;369(9570):1328-9.
- Kapucu S, Ünver G. Kırılgan Yaşlı ve Hemşirelik Bakımı. Osmangazi Tıp Dergisi 2017; 39(1): 122-29.
- İstatistiklerle Yaşlılar-2019. Türkiye İstatistik Kurumu. Resmi İstatistik Portalı. http://www.tuik.gov.tr/PreHaberBultenleri.do?id=33712 adresinden 08/05/2020 tarihinde erişilmiştir.
- Chang C, Chan DC, Kuo KN, Hsuing CA, Chen CY. Prevalence and Correlates of Geriatric Frailty in a Northern Taiwan Community. J Formos Med Assoc 2011;110(4):247-57.
- Aygör H. Edmonton Kırılganlık Ölçeği’nin Türk toplumu için geçerlik ve güvenirliğinin incelenmesi. Ege Üniversitesi Sağlık Bilimleri Enstitüsü, İç Hastalıkları Hemşireliği Anabilim Dalı. Geriatri Hemşireliği Yüksek Lisans Programı Yüksek Lisans Tezi. 2013.
- Çakmur H. Frailty among elderly adults in a rural area of Turkey. Med Sci Monit 2015; 21:1232-42.
- O’Caoimh R, Galluzzo L, Rodríguez-Laso A, Johan Van der Heyden J, Ranhoff AH, Lamprini-Koula M, et al. Prevalence of frailty at population level in European ADVANTAGE Joint Action Member States: a systematic review and meta-analysis. Ann Ist Super Sanità 2018;54(3): 226-38.
- Paulson D, Lichtenberg PA. The Paulson-Lichtenberg Frailty Index: Evidence for a self- report measure of frailty. Aging Ment Health 2015; 19(10): 892–901.
- Ulusal Calısma Grubu ULUSAL CEP-2020. Tıp Fakültesi – Ulusal Çekirdek Eğitim Programı-2020. Tıp Eğitimi Dünyası 2020;19(57):1-146.
- TUKMOS. Aile Hekimliği Çekirdek Eğitim Müfredatı-2019. https://dosyamerkez.saglik.gov.tr/Eklenti/ 34104,ailehekimligimufredatv24pdf.pdf?0 adresinden 08/05/2020 tarihinde erişilmiştir.
- Allen J, Gay B, Crebolder H, Heyrman J, Svab I, Ram P, et al. The European definitions of General Practice / Family Medicine. (Ed.) Evans P. WONCA-Europe 2011 Edition. Barcelona, 2011.